by ד"ר אלכס חימנז | כאבי גב, כירופרקטיקה, כאב כרוני בגב, כאב כרוני, בְּרִיאוּת, פריצת דיסק, כאבי גב תחתון, כאב צוואר, נָשִׁית, כאב עצב שיאץ, עקממת, השדרה היגיינה, טיפול שדרה, טיפולים, בריאות
מחלת דיסק ניוונית היא מונח כללי למצב בו הדיסק הבין חולייתי הפגום גורם לכאב כרוני, אשר יכול להיות כאב גב תחתון בעמוד השדרה המותני או כאבי צוואר בעמוד השדרה הצווארי. לא מדובר במחלה כשלעצמה, אלא בפירוט של דיסק בין חולייתי בעמוד השדרה. הדיסק הבין חולייתי הוא מבנה שמוקד אליו תשומת לב רבה לאחרונה, בשל ההשלכות הקליניות שלו. השינויים הפתולוגיים שיכולים להתרחש בניוון דיסק כוללים פיברוזיס, היצרות וייבוש דיסק. ליקויים אנטומיים שונים יכולים להתרחש גם בדיסק הבין חולייתי כמו טרשת של לוחות הקצה, סדק וניוון רירי של הטבעת, והיווצרות אוסטאופיטים.
כאבי גב תחתון וכאבי צוואר הם בעיות אפידמיולוגיות עיקריות, שנחשבים כקשורות לשינויים ניווניים בדיסק. כאבי גב הם הגורם המוביל השני לביקור אצל הקלינאי בארצות הברית. ההערכה היא שכ -80% מהמבוגרים בארה"ב סובלים מכאבי גב תחתון לפחות פעם אחת במהלך חייהם. (מודיק, מייקל ט., וג'פרי ס. רוס) לכן יש צורך בהבנה מעמיקה של מחלת דיסק ניוונית לניהול מצב שכיח זה.
אנטומיה של מבנים קשורים
אנטומיה של עמוד השדרה
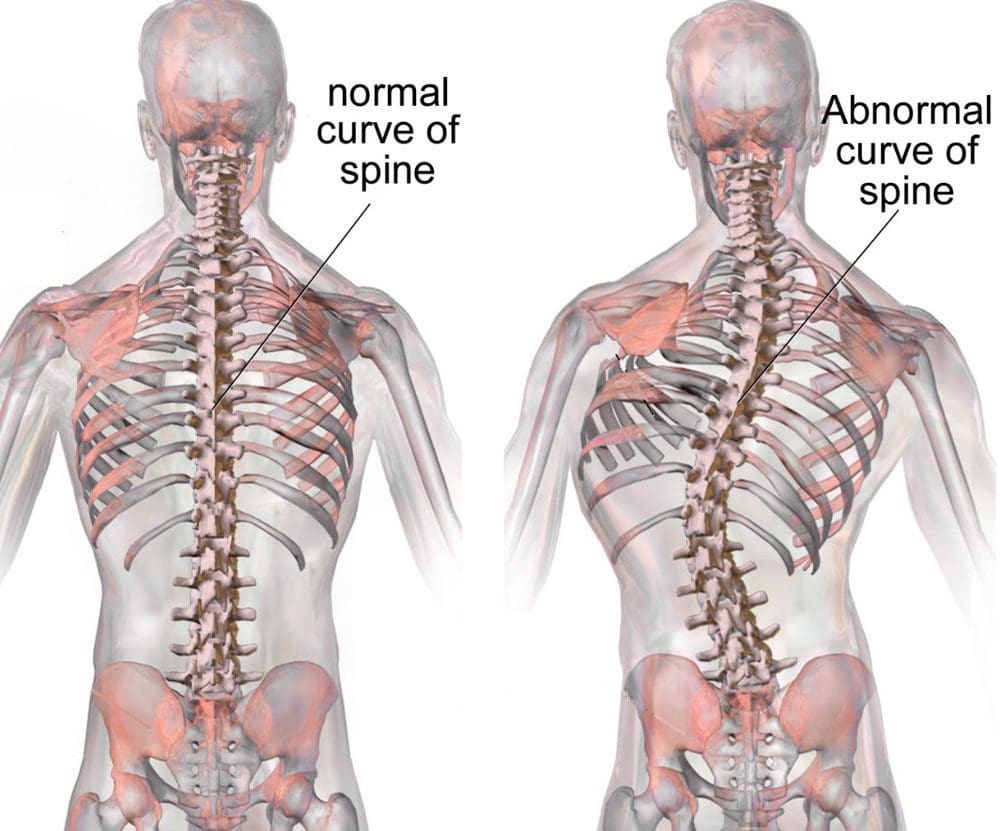
עמוד השדרה הוא המבנה העיקרי, השומר על היציבה ומוליד בעיות שונות בתהליכי המחלה. עמוד השדרה מורכב משבע חוליות צוואר הרחם, שתים עשרה חוליות בית החזה, חמש חוליות המותניות, וחוליות עצם עצביות ופקעות. יציבות עמוד השדרה נשמרת על ידי שלוש עמודות.
העמוד הקדמי נוצר על ידי רצועה אורכית קדמית והחלק הקדמי של גוף החוליה. העמוד האמצעי נוצר על ידי החלק האחורי של גוף החוליות והרצועה האורכית האחורית. העמוד האחורי מורכב מקשת גוף אחורית שיש בה תהליכים רוחביים, למינציה, פנים ותהליכים סיבוביים. ("מחלת דיסק ניוונית: רקע, אנטומיה, פתופיזיולוגיה")
אנטומיה של הדיסק הבין חולייתי
הדיסק הבין חולייתי שוכן בין שני גופי חוליות סמוכים בעמוד החוליה. כרבע מהאורך הכולל של עמוד השדרה נוצר על ידי דיסקים בין-חולייתיים. דיסק זה יוצר מפרק fibrocartilaginous, המכונה גם מפרק סימפיזי. היא מאפשרת תנועה קלה בחוליות ומחזיקה את החוליות יחד. הדיסק הבין חולייתי מאופיין בתכונות התנגדות המתח שלו והתנגדות לדחיסה. דיסק בין-חולייתי מורכב בעיקר משלושה חלקים; גרעין פנימי של הגרעין הג'לטיני, annulus fibrosus החיצוני, וצלחות סחוס הממוקמות בצורה מעולה ונחותה בצומת גופי חוליות.
Nucleus pulposus הוא החלק הפנימי הג'לטיני. זה מורכב מפרוטוגליקן וג'ל מים המוחזקים יחד על ידי סיבי קולגן מסוג II וסידורי אלסטין המסודרים באופן רופף ולא סדיר. אגגרקן הוא הפרוטאוגליקן העיקרי שנמצא בגרעין פולפוסוסוס. זה מהווה כ 70% - מ גרעין הפולפוסוס וכמעט 25% - של annulus fibrosus. הוא מסוגל לשמור על מים ומספק את התכונות האוסמוטיות, הנחוצות להתנגד לדחיסה ולפעול כבולם זעזועים. כמות אגרגאן גבוהה זו בדיסק רגיל מאפשרת לרקמה לתמוך בלחיצות מבלי להתמוטט והעומסים מופצים באופן שווה ל annulus fibrosus ולגוף החוליה במהלך תנועות עמוד השדרה. (Wheater, Paul R, et al.)
החלק החיצוני נקרא annulus fibrosus, שיש בו שפע סיבי קולגן מסוג I המסודרים כשכבה עגולה. סיבי הקולגן פועלים בצורה אלכסונית בין lamellae של annulus בכיוונים לסירוגין נותנים לו את היכולת לעמוד בפני חוזק מתיחה. רצועות היקפיות מחזקות את ההיקף annulus fibrosus. בפן הקדמי, רצועה עבה מחזקת עוד יותר את annulus fibrosus ורצועה דקה יותר מחזקת את הצד האחורי. (צ'וי, יונג-סו)
בדרך כלל, יש דיסק אחד בין כל זוג חוליות למעט בין אטלס לציר, שהן חוליות צוואר הרחם הראשונה והשנייה בגוף. דיסקים אלה יכולים לנוע בערך 6? בכל צירי התנועה והסיבוב סביב כל ציר. אך חופש התנועה הזה משתנה בין חלקים שונים בעמוד החוליה. לחוליות צוואר הרחם יש את טווח התנועה הגדול ביותר מכיוון שהדיסקים הבין חולייתיים גדולים יותר ויש משטחי גוף חוליות עליונים תחתונים קעורים וקמורים. יש להם גם מפרקי פנים מיושרים לרוחב. לחוליות החזה יש את טווח התנועה המינימלי בכיפוף, הארכה וסיבוב, אך יש להן כיפוף רוחבי חופשי כשהן מחוברות לכלוב הצלעות. לחוליות המותניים יש כיפוף והארכה טובים, שוב מכיוון שהדיסקים הבין חולייתיים שלהם גדולים ותהליכים סיבוביים ממוקמים מאחור. עם זאת, סיבוב המותני לרוחב מוגבל מכיוון שמפרקי הפנים ממוקמים בסגיטלי. ("מחלת דיסק ניוונית: רקע, אנטומיה, פתופיזיולוגיה")
אספקת דם
הדיסק הבין חולייתי הוא אחד המבנים הגדולים של כלי הדם בגוף עם נימים המסתיימים בקצות הקצה. הרקמות שואבות חומרים מזינים מכלי העצם התת-קונדרליים השוכנים בסמיכות לסחוס ההיאלין על לוח הקצה. חומרים מזינים אלה כמו חמצן וגלוקוז מועברים לדיסק הבין חולייתי באמצעות דיפוזיה פשוטה. ("דיסק בין-חולייתי - עמוד השדרה" Orthobullets. Com))
אספקת עצבים
העצבנות החושית של דיסקים בין חולייתיים מורכבת ומשתנה בהתאם למיקום בעמוד השדרה. העברת חושים נחשבת כמתווכת על ידי חומר P, קלציטונין, VIP ו- CPON. עצב חוליות סינו, הנובע מגנגליון השורש הגבי, מעצבב את הסיבים השטחיים של הטבעת. סיבי עצב אינם חורגים מעבר לסיבים השטחיים.
דיסקים בין-חולייתיים המותניים מסופקים בנוסף בפן האחורי-צלעי עם ענפים מהראמי הראשי הגחון וממגעי הראמי האפורים ליד צומתם עם הראמי הראשוני הגחון. ההיבטים הרוחביים של הדיסקים מסופקים על ידי סניפים של רמי תקשורת. חלק מהראמי קומוניקטורים עשויים לחצות את הדיסקים הבין חולייתיים ולהיות משובצים ברקמת החיבור, השוכנת לעומק מקורם של הפסואס. (Palmgren, Tove, et al.)
הדיסקים הבין חולייתיים בצוואר הרחם מסופקים בנוסף בפן לרוחב על ידי ענפי עצב החוליה. עצבי עמוד השדרה הצווארי הצווארי נמצאו גם הם בעלי מסלול כלפי מעלה בתעלת החוליה המספקת את הדיסק בנקודת הכניסה שלהם וזה שקודם לעיל. (BOGDUK, NIKOLAI, et al.)
פתופיזיולוגיה של מחלת דיסק ניוונית
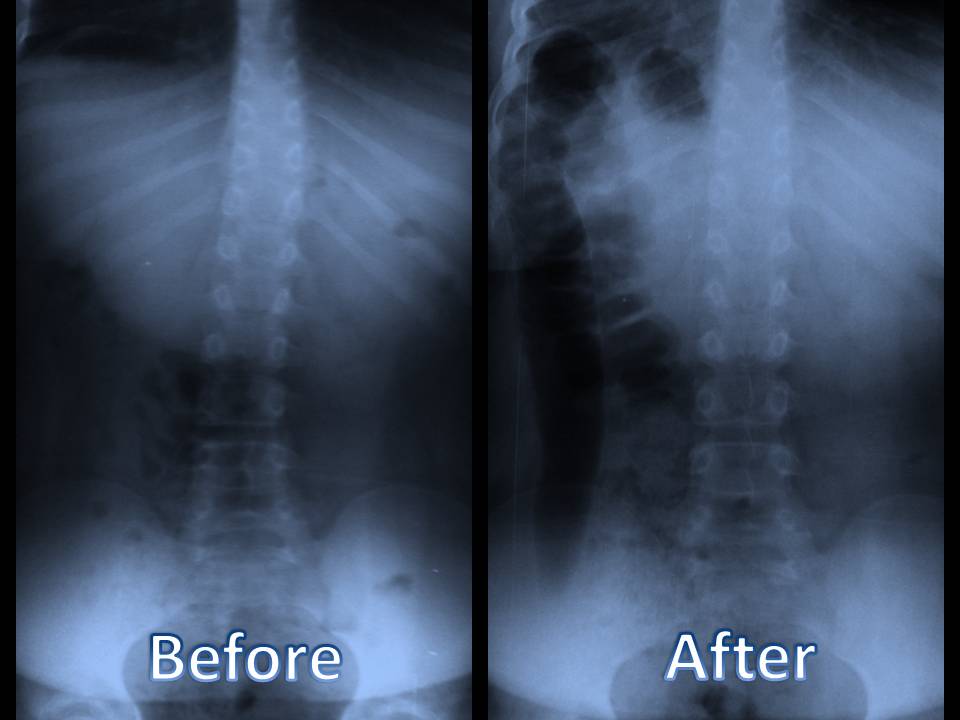
כ- 25% מהאנשים לפני גיל 40 מראים שינויים ניווניים של דיסק ברמה מסוימת. מעל גיל 40, עדויות ה- MRI מראות שינויים אצל יותר מ- 60% מהאנשים. (סות'ר, פוקראג ') לכן, חשוב ללמוד את התהליך הניווני של הדיסקים הבין חולייתיים שכן נמצא כי הם מתנוונים מהר יותר מכל רקמת חיבור אחרת בגוף, מה שמוביל לכאבי גב וצוואר. השינויים בשלושה דיסקים בין חולייתיים קשורים לשינויים בגוף החוליות ובמפרקים המצביעים על תהליך פרוגרסיבי ודינאמי.
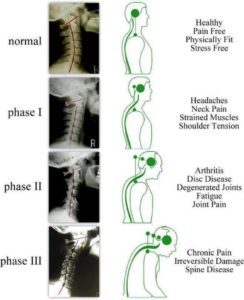
התהליך הניווני של הדיסקים הבין חולייתיים חולק לשלושה שלבים, לדברי קירקלדי-וויליס וברנרד, המכונים "מפל ניווני". שלבים אלה יכולים לחפוף ויכולים להתרחש במהלך עשרות שנים. עם זאת, זיהוי שלבים אלה מבחינה קלינית אינו אפשרי עקב חפיפה של תסמינים וסימנים.
שלב 1 (שלב התנוונות)
שלב זה מאופיין בניוון. ישנם שינויים היסטולוגיים, המראים קרעים ונקעים היקפיים ב annulus fibrosus. קרעים היקפיים אלה עשויים להפוך לדמעות רדיאליות ומכיוון ש- annulus pulposus מופנם היטב, קרעים אלו עלולים לגרום לכאבי גב או כאבי צוואר, המקומיים ובתנועות כואבות. עקב טראומה חוזרת ונשנית בדיסקים, לוחות הקצה יכולים להיפרד ולהוביל לשיבוש אספקת הדם לדיסק ולכן, לשלול ממנו את אספקת המזון שלו והוצאת הפסולת. הביטול עשוי להכיל שברים במיקרו בשברירי הקולגן, אותם ניתן לראות במיקרוסקופיית אלקטרונים וסריקת MRI עשויה לחשוף התייבשות, בליטת הדיסק ואזור בעוצמה גבוהה בביטול. מפרקי פנים עשויים להראות תגובה סינוביאלית והיא עלולה לגרום לכאבים עזים עם סינוביטיס קשורה וחוסר יכולת להזיז את המפרק במפרקי הזיגופופיזל. יתכן ושינויים אלה לא בהכרח מתרחשים אצל כל אדם. (Gupta, Vijay Kumar, et al.)
גרעין הפולפוסוס מעורב גם הוא בתהליך זה מכיוון שיכולת הטבילה במים שלו מצטמצמת כתוצאה מהצטברותם של פרוטאוגליקנים שהשתנו ביו-כימית. שינויים אלה מובילים בעיקר על ידי שני אנזימים הנקראים מטריקס metalloproteinase-3 (MMP-3) ומעכב רקמות של metalloproteinase-1 (TIMP-1). (Bhatnagar, Sushma, Maynak Gupta) חוסר האיזון שלהם מוביל להרס של פרוטוגליקנים. היכולת המופחתת לקליטת מים מביאה להפחתת הלחץ ההידרוסטטי בגרעין פולפוסוסוס וגורמת לאומללות הטבעיות להתכווץ. זה יכול להגדיל את הניידות של אותו קטע וכתוצאה מכך לחץ גזירה לקיר הטבעתי. כל השינויים הללו יכולים להוביל לתהליך שנקרא delamination annular and fissuring in annulus fibrosus. מדובר בשני תהליכים פתולוגיים נפרדים ושניהם יכולים להוביל לכאבים, רוך מקומי, היפומביליות, שרירים מכווצים, תנועות מפרקים כואבות. עם זאת, הבדיקה הנוירולוגית בשלב זה היא בדרך כלל תקינה.
שלב 2 (שלב חוסר יציבות)
אחרי שלב התפקוד לאחריו מגיע שלב של חוסר יציבות, העשוי לנבוע מהידרדרות מתקדמת של שלמותו המכנית של קומפלקס המפרק. יתכנו כמה שינויים בשלב זה, כולל הפרעה ודיסקציה של הדיסק, אשר עלולים להוביל לאובדן גובה שטח הדיסק. קרעים טבעתיים מרובים עשויים להופיע גם בשלב זה עם שינויים במקביל במפרקי הזגופופיזל. הם עשויים לכלול התנוונות של הסחוס ורפיון קפסולרי הפנים המובילים לתת-זרימה. שינויים ביומכניים אלה גורמים לחוסר יציבות של הקטע המושפע.
הסימפטומים שנראים בשלב זה דומים לאלה שנראו בשלב של תפקוד לקוי כמו "דרך נותנת" לגב, כאב בעמידה ממושכת, ותפיסה בגב עם תנועות. הם מלווים בסימנים כגון תנועות חריגות במפרקים בזמן המישוש והתבוננות בכך שעמוד השדרה מתנדנד או עובר לצד לאחר שעמד זקוף זמן מה לאחר כיפוף. (גופטה, ויג'אי קומאר ואח ')
שלב 3 (שלב הייצוב מחדש)
בשלב שלישי וסופי זה, הניוון המתקדם מוביל להצטמצמות שטח הדיסק בעזרת פיברוזיס ויצירת אוסטאופיטים וגישור טרנס-דיסציפלי. הכאב הנובע משינויים אלה הוא קשה בהשוואה לשני השלבים הקודמים, אך אלה יכולים להשתנות בין פרטים. להיצרות שטח הדיסק יכולות להיות כמה השלכות על עמוד השדרה. זה יכול לגרום לתעלת הבין חולייתית להצטמצם בכיוון העילאי-נחות עם קירוב ה pedicles הסמוכים. רצועות אורכיות, התומכות בעמוד החוליה, עשויות לחסר גם באזורים מסוימים המובילים לרפיון ולחוסר יציבות בעמוד השדרה. תנועות עמוד השדרה יכולות לגרום להתפשטות פלגום הליגמנטום ויכולות לגרום לתת-זרימת תהליכים אריקולריים מעולים. זה מוביל בסופו של דבר להפחתת הקוטר בכיוון האנטרוסטוסטורי של החלל הבין חולייתי והיצרות של תעלות שורש עצב עליון.
היווצרות אוסטאופיטים והיפרטרופיה של היבטים יכולים להתרחש כתוצאה מהשינויים בעומס הצירי על עמוד השדרה וגופי החוליות. אלה יכולים להיווצר בתהליכים מפרקיים מעולים וגם נחותים, ואוסטאופיטים יכולים לבלוט לתעלה הבין חולייתית בעוד שההיבטים היפרטרופיים יכולים לבלוט לתעלה המרכזית. אומרים כי אוסטאופיטים נוצרים מתפשטת הסחוס המפרקי בזמן הפריאסטום לאחר מכן הם עוברים הסתיידות אנדוכונדרלית. האוסטאופיטים נוצרים גם בגלל השינויים במתח החמצן ובגלל שינויים בלחץ הנוזלים בנוסף לפגמי חלוקת העומסים. האוסטאופיטים והפרברוזיס העוקב עלולים לגרום למפרקים נוקשים. התהליכים המפרקיים עשויים להתמצא גם בכיוון אלכסוני, הגורם לרטוספרונסטילוליסטזיס המוביל להיצרות התעלה הבין חולייתית, תעלת שורש עצב ותעלת עמוד השדרה. (KIRKALDY-WILLIS, WH et al.)
כל השינויים הללו מובילים לכאבי גב תחתון, אשר יורדים עם חומרתם. תסמינים אחרים כמו תנועה מופחתת, רגישות בשרירים, נוקשות ועקמת יכולים להופיע. תאי הגזע והמקרופאגים הסינוביאליים מעורבים בתהליך זה על ידי שחרור גורמי גדילה ומולקולות מטריצה חוץ-תאי, המשמשות כמתווכים. שחרור ציטוקינים נמצא קשור לכל שלב ועשוי להיות בעל השלכות טיפוליות בהתפתחות הטיפול העתידית.
אטיולוגיה של גורמי הסיכון למחלות ניווניות
הזדקנות והתנוונות
קשה להבדיל הזדקנות משינויים ניווניים. Pearce et al הציעו כי הזדקנות וניוון מייצגים שלבים רצופים בתהליך יחיד המתרחש אצל כל האנשים אך בשיעורים שונים. ניוון דיסק, לעומת זאת, מתרחש לרוב בקצב מהיר יותר מאשר הזדקנות. לכן הוא נתקל אפילו בחולים בגיל העבודה.
נראה שיש קשר בין הזדקנות לניוון, אך טרם הוכח גורם מובהק. מחקרים רבים נערכו בנושא תזונה, מוות של תאים והצטברות של מוצרי מטריצה מושחתים וכישלון הגרעין. תכולת המים של הדיסק הבין חולייתי יורדת עם העלייה בגיל. Nucleus pulposus יכול לקבל בקיעים שיכולים להתרחב לתוך annulus fibrosus. תחילתו של תהליך זה נקראת chondrosis inter vertebralis, שיכולה לסמן את תחילת ההרס הניווני של הדיסק הבין חולייתי, לוחות הקצה וגופי החוליות. תהליך זה גורם לשינויים מורכבים בהרכב המולקולרי של הדיסק ויש לו רצפים ביו-מכניים וקליניים שעלולים לגרום לרוב לפגיעה משמעותית אצל האדם הפגוע.
ריכוז התאים בטבע הטבעת יורד עם העלייה בגיל. זה בעיקר בגלל שהתאים בדיסק נתונים להזדקנות והם מאבדים את היכולת להתרבות. גורמים קשורים נוספים לניוון ספציפי לגילם של דיסקים בין חולייתיים כוללים אובדן תאים, תזונה מופחתת, שינוי לאחר טרנסלציוני של חלבוני מטריקס, הצטברות מוצרים של מולקולות מטריקס מושפלות וכשל עייפות של המטריצה. ירידה בתזונה לדיסק המרכזי, המאפשרת הצטברות של פסולת תאים ומולקולות מטריקס מושפלות, נראית כשינוי החשוב ביותר מכל השינויים הללו. זה פוגע בתזונה וגורם לירידה ברמת ה- pH, מה שעלול לפגוע עוד יותר בתפקוד התאים ועלול להוביל למוות של תאים. קטבוליזם מוגבר וירידה באנבוליזם של תאי הזדקנות עשויים לקדם ניוון. (Buckwalter, Joseph A.) על פי מחקר אחד, היו יותר תאי הזדקנות בגרעין הדופק בהשוואה ל- annulus fibrosus ולדיסקי פריצות היה סיכוי גבוה יותר להזדקנות תאים. (Roberts, S. et al.)
כאשר תהליך ההזדקנות נמשך זמן מה, הריכוזים של סולפט כונדרויטין 4 וסולפט כונדרויטין 5, שהוא הידרופילי מאוד, יורדים בעוד שיחס הקראטין גופרתי לכונדרויטין סולפט עולה. קרטן סולפט הוא הידרופילי קלות ויש לו נטייה קלה ליצירת אגרגטים יציבים עם חומצה היאלורונית. ככל שאגגרקן מקוטע, ומשקלו המולקולרי ומספריו פוחתים, צמיגות וההידרופיליות של גרעין הפולפוסוס פוחתים. שינויים ניווניים לדיסקים הבין חולייתיים מואצים על ידי הלחץ ההידרוסטטי המופחת של גרעין פולפוסוסוס וירידה באספקת החומרים המזינים על ידי דיפוזיה. כאשר תכולת המים של המטריצה החוץ תאית יורדת, גובה הדיסק הבין חולייתי יקטן גם הוא. גם ההתנגדות של הדיסק לעומס צירי תקטן. מכיוון שהעומס הצירי מועבר ישירות אל annulus fibrosus, בורי annulus יכולים להיקרע בקלות.
כל המנגנונים הללו מובילים לשינויים מבניים הנראים במחלת דיסק ניוונית. בשל תכולת המים המופחתת ב- annulus fibrosus ואובדן התאימות הנלווה, העומס הצירי יכול להיות מופץ מחדש לפן האחורי של היבטים במקום לחלק הקדמי והאמצעי הרגיל של היבטים. זה יכול לגרום לדלקת פרקים בשטח, היפרטרופיה של גופי החוליות הסמוכים ודרבנות גרמיות או צמיחת יתר גרמית, המכונה אוסטאופיטים, כתוצאה מדיסקים ניווניים. (צ'וי, יונג-סו)
גנטיקה והתנוונות
המרכיב הגנטי נמצא כגורם דומיננטי במחלת דיסק ניוונית. מחקרים תאומים, ומחקרים שקיימו עכברים, הראו שגנים ממלאים תפקיד בניוון הדיסק. (Boyd, Lawrence M., et al.) גנים המקודדים לקולגן I, IX ו- XI, אינטרלוקין 1, אגרגן, קולטן ויטמין D, מטריצה מטאלופרוטאינאז 3 (MMP 3), וחלבונים אחרים הם בין הגנים שהם הציע להיות מעורב במחלת דיסק ניוונית. פולימורפיזמים באללים 5 A ו- 6 A המתרחשים באזור המקדם של גנים המווסתים את ייצור MMP 3, נמצאים כגורם מרכזי לניוון הדיסק המותני המוגבר באוכלוסייה המבוגרת. אינטראקציות בין הגנים השונים הללו תורמות באופן משמעותי למחלת ניוון דיסק בין חוליות בכללותה.
תזונה וניוון
ניוון הדיסק אמור להתרחש גם בגלל כישלון האספקה התזונתית לתאי הדיסק הבין חולייתי. מלבד תהליך ההזדקנות הרגיל, המחסור התזונתי בתאי הדיסק מושפע לרעה כתוצאה מהסתיידות הקצה, העישון והמצב התזונתי הכללי. מחסור תזונתי יכול להוביל להיווצרות חומצה לקטית יחד עם לחץ החמצן הנמוך הנלווה אליו. ה- pH הנמוך שהתקבל יכול להשפיע על היכולת של תאי הדיסק ליצור ולתחזק את המטריצה החוץ תאית של הדיסקים וגורם לניוון של דיסק בין-חולייתי. הדיסקים המנווונים חסרי יכולת להגיב כרגיל לכוח החיצוני ועלולים להוביל לשיבושים אפילו מהמתח האחורי הקל ביותר. (טאהר, פאדי ואח ')
גורמי צמיחה מעוררים את הכונדרוציטים והפיברובלסטים לייצור כמות גדולה יותר של מטריצה חוץ-תאי. זה גם מעכב את הסינתזה של מטריטרmetropoloteinases. דוגמה לגורמי גדילה אלה כוללת שינוי גורם גדילה, גורם גדילה דמוי אינסולין וגורם צמיחה פיברובלסט בסיסי. המטריצה המשבורה מתוקנת על ידי רמה מוגברת של גורם צמיחה וגורם גידול פיברובלסט בסיסי.
סביבה והתנוונות
למרות שכל הדיסקים הם באותו גיל, דיסקים שנמצאים בקטעי המותניים התחתונים פגיעים יותר לשינויים ניווניים מאשר הדיסקים שנמצאו בקטע העליון. זה מצביע על כך שלא רק הזדקנות אלא גם עומס מכני, היא גורם סיבתי. הקשר בין מחלות דיסק ניווניות לגורמים סביבתיים הוגדר בצורה מקיפה על ידי וויליאמס וסמברוק בשנת 2011. (וויליאמס, FMK ו- PN סמברוק) העומס הפיזי הכבד הקשור לעיסוק שלך הוא גורם סיכון שיש לו תרומה מסוימת לדיסק. מחלה ניוונית. יש גם אפשרות של כימיקלים הגורמים לניוון דיסקים, כגון עישון, על פי כמה מחקרים. (Batti , Michele C.) ניקוטין הוטמע במחקרים תאומים כדי לגרום לזרימת דם לקויה לדיסק הבין חולייתי, מה שמוביל לניוון דיסק. (BATTI , MICHELE C., et al.) יתר על כן, נמצא קשר בין נגעים טרשת עורקים באבי העורקים וכאבי הגב התחתון ומציינים קשר בין טרשת עורקים למחלת דיסק ניוונית. (Kauppila, LI) חומרת התנוונות הדיסק הייתה מעורבת בעודף משקל, השמנת יתר, תסמונת מטבולית ומעלה אינדקס מסת הגוף בחלק מהמחקרים. (- מחקר מבוסס אוכלוסייה על ניוון דיסקים לנוער והקשר שלו עם עודף משקל והשמנת יתר, כאבי גב תחתון ומצב תפקודי מופחת. Samartzis D, Karppinen J, Mok F, Fong DY, Luk KD, Cheung KM. J ניתוח משותף עצם בשנת 2011; 93 (7): 662 70 )
כאב בהתנוונות דיסק (כאב דיסקוגני)
כאב דיסקוגני, שהוא סוג של כאב nociceptive, נובע מהנוסצפטורים ב- annulus fibrosus כאשר מערכת העצבים מושפעת ממחלת הדיסק הניוונית. Annulus fibrosus מכיל סיבי עצב תגובתיים חיסוניים בשכבה החיצונית של הדיסק עם כימיקלים אחרים כמו פוליפפטיד במעי כלי דם, פפטיד הקשור לגן קלציטונין וחומר P. (KONTTINEN, YRJ T., et al.) כאשר שינויים ניווניים ב הדיסקים הבין חולייתיים מתרחשים, מבנה תקין והעומס המכני משתנים ומובילים לתנועות חריגות. Nociceptors דיסק אלה יכולים להיות רגישים באופן חריג לגירויים מכניים. הכאב יכול להתעורר גם על ידי סביבת ה- pH הנמוכה הנגרמת על ידי נוכחות של חומצה לקטית, מה שגורם לייצור מוגבר של מתווכי כאב.
כאב ממחלת דיסק ניוונית עשוי לנבוע ממקורות רבים. זה יכול להתרחש בגלל הנזק המבני, לחץ, וגירוי בעצבים בעמוד השדרה. הדיסק עצמו מכיל רק מעט סיבי עצב, אך כל פציעה יכולה להרגיש את העצבים הללו, או את אלה ברצועה האורך האחורי, כדי לגרום לכאב. תנועות מיקרו בחוליות יכולות להתרחש, העלולות לגרום לעוויתות שרירים רפלקס כואבות מכיוון שהדיסק פגום ונשחק עם אובדן המתח והגובה. התנועות הכואבות נוצרות מכיוון שהעצבים המספקים את האזור דחוסים או מתעצבנים על ידי מפרקי הפנים והרצועות במורן המובילים לכאבי רגליים וגב. כאב זה עשוי להחמיר בגלל שחרורם של חלבונים דלקתיים הפועלים על עצבים במורן או על עצבים יורדים בתעלת עמוד השדרה.
דגימות פתולוגיות של הדיסקים הניווניים, כאשר הם נצפים תחת המיקרוסקופ, מגלים כי ישנן רקמות גרנולציה וסקולריות וריריות עצומות הנמצאות בקיעים בשכבה החיצונית של annulus fibrosus המשתרעות בתוך גרעין הפולפוסוס. אזור רקמת הגרנולה מסתנן על ידי תאי תורן בשפע והם תמיד תורמים לתהליכים הפתולוגיים המובילים בסופו של דבר לכאב דיסקוגני. אלה כוללים neovascularization, ניוון דיסק בין חולייתי, דלקת ברקמות דיסק, ויצירת פיברוזיס. תאי תורן משחררים גם חומרים, כמו גורם נמק הגידול והאינטרלוקינים, שעשויים לאותת להפעלה של כמה מסלולים אשר ממלאים תפקיד בגרימת כאבי גב. חומרים אחרים שיכולים לעורר מסלולים אלו כוללים זרחן A2, המופק ממפל החומצה הערכידונית. הוא נמצא בריכוזים מוגברים בשליש החיצוני של הסמל של הדיסק הניווני ונחשבים לעורר את הנוציצפטורים שנמצאים שם כדי לשחרר חומרים דלקתיים כדי לעורר כאב. חומרים אלה גורמים לפגיעה אקסונאלית, בצקת פנים-עורית והפחתת התייבשות. (בריסבי, הלנה)
חושבים שכאבי הגב נובעים מהדיסק הבין חולייתי עצמו. מכאן מדוע הכאב יפחת בהדרגה עם הזמן כאשר הדיסק המנוון מפסיק לגרום לכאב. עם זאת, הכאב נובע למעשה מהדיסק עצמו רק אצל 11% מהחולים על פי מחקרים אנדוסקופיים. נראה כי הסיבה האמיתית לכאבי גב נובעת מגירוי הגבול המדיאלי של העצב ונראה שכאבים שהופנו לאורך הזרוע או הרגל מתעוררים עקב גירוי ליבת העצב. הטיפול בהתנוונות הדיסק צריך להתמקד בעיקר בהקלה על הכאב כדי להפחית את סבלו של המטופל מכיוון שזהו הסימפטום המשבית ביותר המשבש את חיי המטופל. לכן, חשוב לבסס את מנגנון הכאב מכיוון שהוא מתרחש לא רק בגלל השינויים המבניים בדיסקים הבין חולייתיים, אלא גם בגלל גורמים אחרים כגון שחרור כימיקלים והבנת מנגנונים אלה עלולים להוביל להקלה בכאב יעילה. (צ'וי, יונג-סו)
מצגת קלינית של מחלת דיסק ניוונית
חולים במחלת דיסק ניוונית מתמודדים עם מספר רב של תסמינים בהתאם לאתר המחלה. אלה הסובלים מהתנוונות של דיסק המותני, סובלים מכאבי גב תחתון, תסמינים ברדיאליות וחולשה. לאנשים הסובלים מהתנוונות של צוואר הרחם יש כאבי צוואר וכאבי כתפיים.
כאבי גב תחתון יכולים להחמיר על ידי התנועות והמצב. בדרך כלל, הסימפטומים מחמירים על ידי כיפוף, בעוד שהסיומת מקלה עליהם לעיתים קרובות. פציעות קלות מתפתלות, אפילו מתנופה במועדון גולף, עלולות לגרום לתסמינים. הכאב נצפה בדרך כלל פחות בהליכה או בריצה, כאשר משנים את המיקום בתדירות גבוהה ובשכיבה. עם זאת, הכאב הוא בדרך כלל סובייקטיבי ובמקרים רבים, הוא משתנה במידה ניכרת מאדם לאדם ורוב האנשים יסבלו מרמה נמוכה של כאבים כרוניים באזור הגב התחתון באופן רציף, ולעתים הם סובלים מכאבי המפשעה, הירך והרגליים. עוצמת הכאב תגדל מעת לעת ותמשך מספר ימים ואז תדעכה בהדרגה. התלקחות זו היא פרק חריף ויש לטפל בה עם משככי כאבים חזקים. כאב גרוע יותר חווה במצב הישיבה ומחמיר תוך כדי תנועות כיפוף, הרמה וסיבוב. חומרת הכאב יכולה להשתנות במידה ניכרת, כאשר יש כאלה שסובלים מכאבים מפעם לפעם לאחרים הסובלים מכאבים חזקים ומשביתים לסירוגין. (Jason M Highsmith, MD)
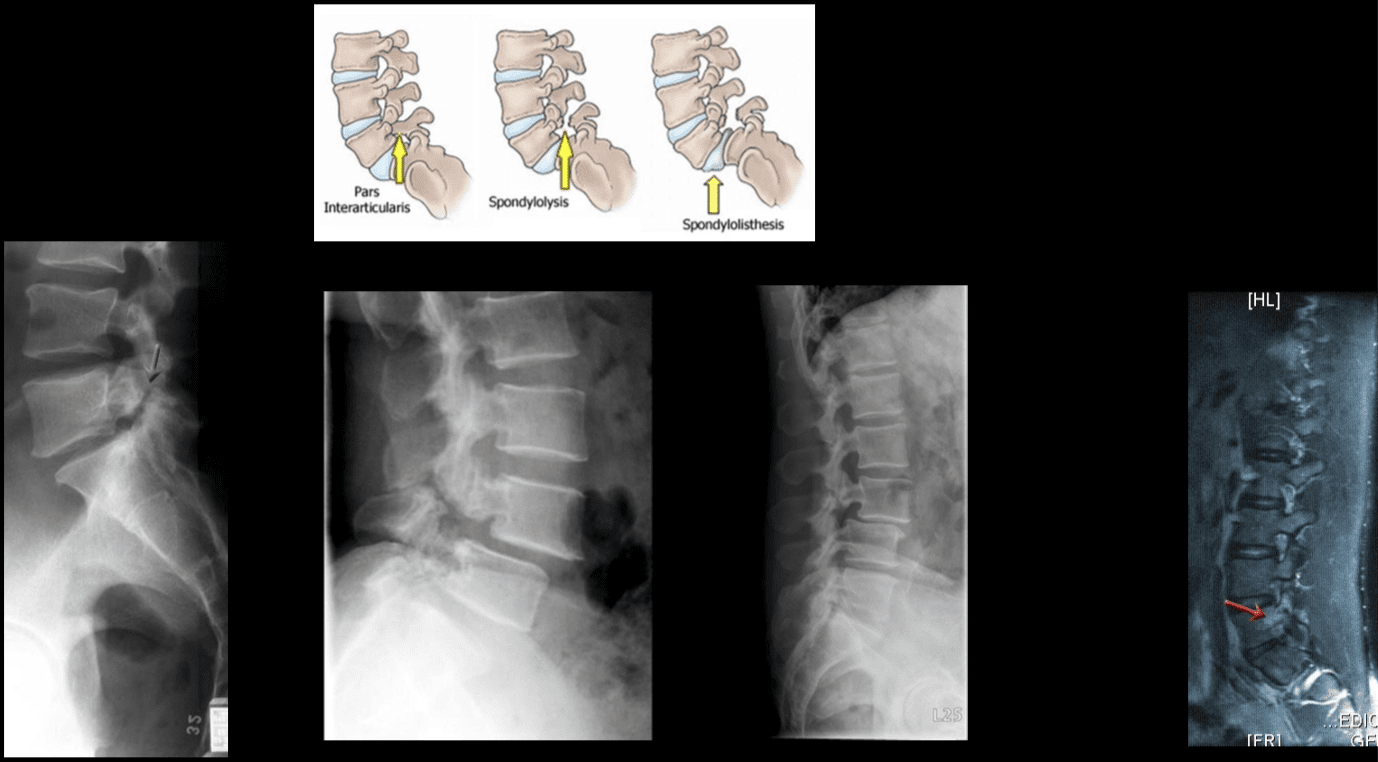
הכאב והרגישות המקומיים בעמוד השדרה הצירית נובעים בדרך כלל מהנוציצפטורים שנמצאים בתוך הדיסקים הבין חולייתיים, מפרקי פנים, מפרקי sacroiliac, דורא מאטר של שורשי העצב, ומבנים מיאופסקיים שנמצאים בתוך עמוד השדרה הצירי. כאמור בסעיפים הקודמים, השינויים האנטומיים הניווניים עלולים לגרום להיצרות של תעלת עמוד השדרה הנקראת היצרות עמוד השדרה, צמיחת יתר של תהליכים בעמוד השדרה הנקראים אוסטאופיטים, היפרטרופיה של התהליכים המפרקים הנחותים והעולים, ספונדילוליסטזיס, בליטת פלגי הליגמנטום והפריצת דיסק. . שינויים אלה גורמים לאוסף של תסמינים המכונים סעיף נוירוגני. יתכנו סימפטומים כמו כאבי גב תחתון וכאבי רגליים יחד עם חוסר תחושה או עקצוץ ברגליים, חולשת שרירים וירידה בכף הרגל. אובדן שליטה במעי או בשלפוחית השתן עלול לרמוז על פגיעה בחוט השדרה ונדרשת טיפול רפואי מיידי כדי למנוע מוגבלות קבועה. תסמינים אלה יכולים להשתנות בחומרתם ועשויים להופיע במידה רבה אצל אנשים שונים.
הכאב יכול להקרין גם לאזורים אחרים בגוף בגלל העובדה שחוט השדרה מפטיר כמה ענפים לשני אתרים שונים בגוף. לפיכך, כאשר הדיסק המנוון לוחץ על שורש עצב עמוד השדרה, ניתן לחוות את הכאב גם ברגל אליה עצב בסופו של דבר. תופעה זו, המכונה רדיקולופתיה, יכולה להופיע ממקורות רבים הנובעים, כתוצאה מתהליך הניוון. הדיסק הבולט, אם בולט במרכזו, יכול להשפיע על השורשים היורדים של סיבוב הקאודה, אם הוא מתפיח פוסטרולטרלית, הוא עשוי להשפיע על שורשי העצב היוצאים בתעלה התחתונה הבאה, ועצב עמוד השדרה בתוך ראמוס הגחון שלו יכול להיפגע כאשר הדיסק בולט. לרוחב. באופן דומה, האוסטאופיטים הבולטים בשוליים העליונים והתחתונים בפן האחורי של גופי חוליות יכולים לפגוע באותם רקמות עצבים ולגרום לאותם סימפטומים. יתר לחץ דם מפרקי מעולה עלול לפגוע גם בשורשי העצבים בהתאם להקרנתם. העצבים עשויים לכלול שורשי עצבים לפני היציאה מתעלה הבין חולייתית הבאה ושורשי עצב בתוך תעלת שורש העצב העליונה ושק dural. תסמינים אלה, כתוצאה מהפרעה עצבית, הוכחו על ידי מחקרים בניתוח. יש חשיבות לפשרה עצבית כאשר קוטר באופן קריטי את קוטר הנוירו פורמינלי עם הפחתה של 70%. יתרה מזאת, ניתן לייצר פשרה עצבית כאשר הדחיסה האחורית דחוסה פחות מ- 4 מילימטרים, או כאשר גובהה הוורמינלי מופחת לפחות מ- 15 מילימטרים המוביל להיצרות פורמינלית ופגיעה עצבית. (טאהר, פאדי ואח ')
גישה אבחנתית
תחילה מעריכים את החולים עם היסטוריה מדויקת ובדיקה גופנית מעמיקה ובדיקות מתאימות ובדיקות פרובוקטיביות. עם זאת, ההיסטוריה לעתים קרובות מעורפלת בגלל הכאב הכרוני שלא ניתן למקם כראוי והקושי בקביעת המיקום האנטומי המדויק במהלך בדיקות פרובוקטיביות כתוצאה מהשפעת המבנים האנטומיים השכנים.
באמצעות ההיסטוריה של המטופל ניתן לזהות את הגורם לכאבי גב תחתון כתוצאה מהנוציטפטורים בדיסקים הבין חולייתיים. חולים עשויים גם לתת היסטוריה של האופי הכרוני של הסימפטומים והקהות קשורה לאיזור הדלקות, עקצוצים כמו גם נוקשות בעמוד השדרה שלרוב מחמירה בפעילות. רגישות עשויה להיגרם על ידי מישוש מעל עמוד השדרה. בשל אופי המחלה כרונית וכואבת, רוב החולים עלולים לסבול ממצבי רוח והפרעות חרדה. דיכאון נחשב לתורם באופן שלילי לנטל המחלות. עם זאת, אין קשר ברור בין חומרת המחלה לבין מצב רוח או הפרעות חרדה. טוב להיות ערניים גם לגבי מצבים בריאותיים נפשיים אלה. על מנת לא לכלול פתולוגיות חמורות אחרות, יש לשאול שאלות בנוגע לעייפות, ירידה במשקל, חום וצמרמורות, העשויים להצביע על מחלות אחרות. (ג'ייסון מ. הייסמית ', MD)
יש לא לכלול אטיולוגיה נוספת לכאבי גב תחתון בבדיקת המטופל למחלת דיסק ניוונית. יש לא לכלול פתולוגיות בטן, העלולות לגרום לכאבי גב כמו מפרצת אבי העורקים, חישובי כליות ומחלות לבלב.
למחלת דיסק ניוונית יש כמה אבחנות דיפרנציאליות שיש לקחת בחשבון כאשר מטופל מציג כאבי גב. אלו כוללים; כאבי גב תחתון אידיופתי, ניוון מפרקים זיגופופיזיים, מיאלופתיה, היצרות של המותניים, ספונדילוזיס, דלקת מפרקים ניוונית ורדיקולופתיה המותנית. ("מחלת דיסק ניוונית - פיסיופדיה")
חקירות
חקירות משמשות לאישור האבחנה של מחלת דיסק ניוונית. ניתן לחלק את אלה למחקרי מעבדה, מחקרי הדמיה, בדיקות הולכה עצבית ונהלי אבחון.
לימודי הדמיה
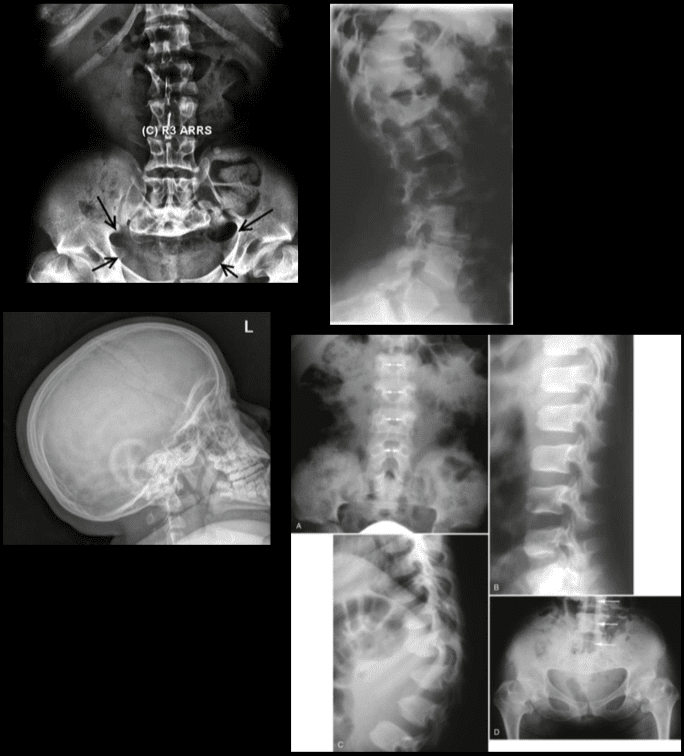
ההדמיה במחלת דיסק ניוונית משמשת בעיקר לתיאור קשרים אנטומיים ותכונות מורפולוגיות של הדיסקים המושפעים, שיש להם ערך טיפולי רב בקבלת החלטות עתידיות לגבי אפשרויות הטיפול. כל שיטת הדמיה, כמו רדיוגרפיה רגילה, CT או MRI, יכולה לספק מידע שימושי. עם זאת, סיבה בסיסית ניתן למצוא רק אצל 15% מהחולים מכיוון שלא נראים שינויים רדיולוגיים ברורים במחלת דיסק ניוונית בהיעדר פריצת דיסק ומחסור נוירולוגי. יתר על כן, אין קשר בין השינויים האנטומיים שנראו בהדמיה לבין חומרת הסימפטומים, אם כי ישנם קורלציות בין מספר האוסטאופיטים לבין חומרת כאבי הגב. ניתן לראות שינויים ניווניים ברדיוגרפיה בקרב אנשים ללא תסמינים המובילים לקושי בהתאמה לרלוונטיות קלינית ומתי להתחיל טיפול. ("מחלת דיסק ניוונית - פיסיופדיה")
רדיוגרפיה רגילה
רדיוגרפיה צוואר הרחם הרגיל הזולה והזמינה הזו יכולה לספק מידע חשוב על עיוותים, יישור ושינויים גרמיים ניווניים. על מנת לקבוע נוכחות של חוסר יציבות בעמוד השדרה ואיזון sagittal, יש לבצע בדיקות כפיפה דינאמית או הארכה.
הדמיית תהודה מגנטית (MRI)
MRI היא השיטה הנפוצה ביותר לאבחון שינויים ניווניים בדיסק הבין חולייתי באופן מדויק, אמין ומקיף ביותר. הוא משמש להערכה ראשונית של חולים עם כאבי צוואר לאחר רדיוגרפיה רגילה. זה יכול לספק תמונות לא פולשניות במישורים מרובים ונותן תמונות באיכות מעולה של הדיסק. MRI יכול להראות לחות דיסק ומורפולוגיה על בסיס צפיפות הפרוטונים, הסביבה הכימית ותכולת המים. יש לקחת בחשבון תמונה קלינית והיסטוריה של המטופל כאשר מפרשים דיווחי MRI מכיוון שהוכח כי עד 25% מהרדיולוגים משנים את דוחם כאשר הנתונים הקליניים זמינים. פונאר ייצר את סורק ה- MRI הפתוח הראשון עם יכולת הסריקה של המטופל במצבים שונים כמו עמידה, ישיבה וכיפוף. בגלל התכונות הייחודיות הללו, ניתן להשתמש בסורק MRI פתוח זה לסריקת חולים בתנוחות נושאות משקל ותנוחות עמידה כדי לאתר שינויים פתולוגיים בסיסיים אשר בדרך כלל מתעלמים מהם בסריקת MRI קונבנציונאלית כמו מחלת דיסק ניוונית המותנית עם פריצה. מכונה זו טובה גם לחולים קלסטרופוביים, מכיוון שהם זוכים לצפות במסך טלוויזיה גדול במהלך תהליך הסריקה. ("מחלת דיסק ניוונית: רקע, אנטומיה, פתופיזיולוגיה.")
בדרך כלל ניתן לזהות Nucleus pulposus ו- annulus fibrosus של הדיסק ב- MRI, מה שמוביל לגילוי פריצת דיסק כמוכלת ולא כלולה. מאחר ו- MRI יכול גם להראות קרעים טבעתיים ואת הרצועה האורך האחורית, ניתן להשתמש בו לסיווג פריצות. זה יכול להיות תפיחה טבעית פשוטה לשחרור פריצות דיסק. מידע זה יכול לתאר את הדיסקים הפתולוגיים כגון דיסק מוחצה, דיסקים בולטים ודיסקים שהועברו.
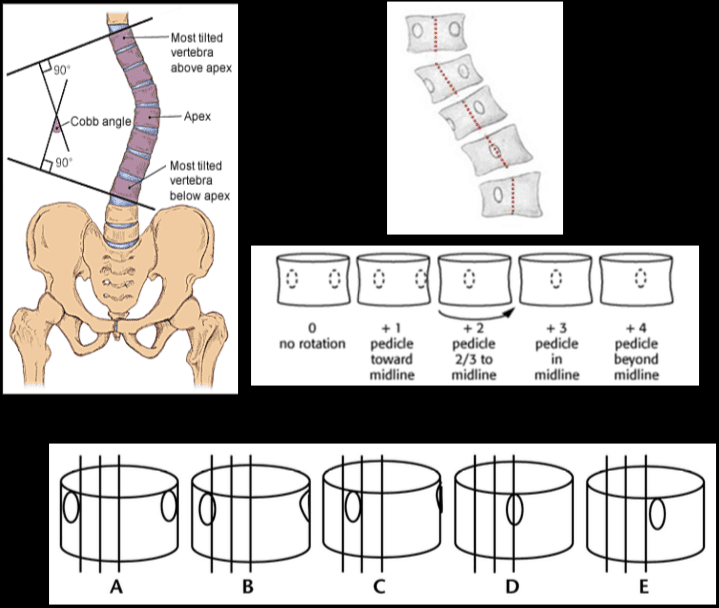
ישנן מספר מערכות דירוג המבוססות על עוצמת אות ה- MRI, גובה הדיסק, ההבחנה בין גרעין לביטול ומבנה הדיסק. השיטה, על ידי Pfirrmann et al, יושמה באופן נרחב והתקבלה קלינית. על פי המערכת שהשתנה, קיימות 8 דרגות למחלות ניווניות של דיסק המותני. כיתה 1 מייצגת דיסק בין-חולייתי תקין וכיתה 8 תואמת את שלב הסיום של הניוון, המתאר את התקדמות מחלת הדיסק. ישנן תמונות מקבילות המסייעות לאבחון. מכיוון שהם מספקים בידול רקמות טוב ותיאור מפורט של מבנה הדיסק, תמונות משוקללות T2 משוקללות משמשות למטרת הסיווג. (Pfirrmann, Christian WA, et al.)
מודיק תיארה את השינויים המתרחשים בגופי החוליה הסמוכים לדיסקים המתנוונים כששינויי סוג 1 וסוג 2. בשינויים במוד 1 יש ירידה בעוצמה של תמונות משוקללות T1 ותמונות משוקללות T2 בעוצמה מוגברת. ניתן לחשוב כי הדבר מתרחש מכיוון שצלחות הקצה עברו טרשת, ומח העצם הסמוכה מגלה תגובה דלקתית ככל שמקדם הדיפוזיה עולה. עלייה זו של מקדם הדיפוזיה והעמידות האולטימטיבית לפיזור נוצרת על ידי החומרים הכימיים המשתחררים באמצעות מנגנון אוטואימוני. שינויים מודטיים מסוג 2 כוללים הרס של מח העצם של צלחות חוליות סמוכות עקב תגובה דלקתית וחדירת שומן במח העצם. שינויים אלה עשויים להוביל לעלייה בצפיפות האות בתמונות משוקללות T1. (Modic, MT et al.)
טומוגרפיה ממוחשבת (CT)
כאשר MRI אינו זמין, טומוגרפיה ממוחשבת נחשבת לבדיקת אבחון שיכולה לאתר פריצת דיסק מכיוון שיש לה ניגודיות טובה יותר בין שוליים פוסטרו-צדדיים של החוליות הגרמיות הסמוכות, שומן נקבי, וחומר הדיסק הפורה. אף על פי כן, כאשר מאבחנים פריצות רוחביות, MRI נותר אופייני ההדמיה של הבחירה.
לסריקת CT מספר יתרונות על פני MRI, כמו למשל, יש סביבה פחות קלסטרופובית, עלות נמוכה וגילוי טוב יותר של שינויי בוני שהם עדינים ועשויים להחמיץ במודלים אחרים. CT יכול לגלות שינויים ניווניים מוקדמים של מפרקי הפנים והשפונדילוזה ברמת דיוק רבה יותר. שלמות גרמית לאחר היתוך מוערכת גם על ידי CT.
ניתן לאבחן פריצת דיסק והפרעה עצבית קשורה באמצעות הקריטריונים שפותחו על ידי Gasket ו- Heithoff. חשוב שבולטת הדיסק תשכב ישירות על שורשי העצב החוצה את הדיסק ותהיה מוקד וא-סימטרי עם עמדה דורסולטרלית. צריכה להיות דחיסה או עקירה של שורש עצב להפגנה. לבסוף העצב הדיסטלי לפגיעה (אתר של פריצה) מתרחב ומתנפח לעיתים עם בצקת כתוצאה מכך, בולטת בעורקי האפידורל הסמוכים ובאקסודציות דלקתיות וכתוצאה מכך טשטוש השוליים.
מותני דאיסקוגרפיה
הליך זה שנוי במחלוקת, ולא הוכח האם לדעת הידיעה באתר הכאב. חיובי שווא יכולים להופיע כתוצאה מהיפר-אלגזיה מרכזית בחולים עם כאב כרוני (ממצא נוירופיזיולוגי) ובשל גורמים פסיכו-סוציאליים. יש לקבוע בדיוק מתי הכאב הדיסקוגני הופך למובהק קליני. התומכים בחקירה זו תומכים בקריטריונים נוקשים לבחירת החולים וכאשר הם מפרשים תוצאות ומאמינים שזו הבדיקה היחידה שיכולה לאבחן כאב דיסקוגני. ניתן להשתמש בדיסקוגרפיה המותנית במספר מצבים, אם כי היא אינה מבוססת מדעית. אלו כוללים; אבחנה של פריצות לרוחב, אבחון דיסק סימפטומטי בין מומים רבים, הערכת חריגות דומות שנראו ב- CT או MRI, הערכת עמוד השדרה לאחר הניתוח, בחירת רמת היתוך והתכונות המרמזות על קיום כאב דיסקוגני.
הדיסקוגרפיה מודאגת יותר מהעלאת הפתופיזיולוגיה ולא בקביעת האנטומיה של הדיסק. לכן הערכת כאב דיסקוגנית היא מטרת הדיסקוגרפיה. בדיקת MRI עשויה לחשוף דיסק לא תקין למראה ללא כאבים, ואילו כאבים חזקים עשויים להיראות בדיסקוגרפיה שבה ממצאי MRI מעטים. במהלך הזרקת מי מלח רגיל או חומר הניגודיות, יכולה להופיע נקודת קצה ספוגית כאשר דיסקים לא תקינים מקבלים כמויות רבות יותר של ניגודיות. חומר הניגודיות יכול להתרחב לתוך גרעין הפולפוסוס דרך קרעים וקיעים ב annulus fibrosus בדיסקים הלא תקינים. הלחץ של חומר ניגודי זה יכול לעורר כאב כתוצאה מעצבים עצביים על ידי עצב קרום המוח החוזר, עצב עמוד שדרה מעורב, ראמי ראשוני קדמי ורמי קומוניקטור ראמי אפור המספקים את annulus fibrosus החיצוני. ניתן לעורר כאבי רדיוס כאשר חומר הניגוד מגיע לאתר הפגיעה בשורש העצבים על ידי הדיסק החריג. עם זאת, לבדיקת הדיסקוגרפיה הזו יש כמה סיבוכים כמו פגיעה בשורש העצבים, דיסקיטיס כימי או חיידקי, אלרגיה בניגוד והחמרת הכאב. (ברטינסקי, וולטר ס., וא 'אורלנדו אורטיז)
שילוב מודליות הדמיה
על מנת להעריך כראוי את דחיסת שורש העצבים ואת היצרות צוואר הרחם, יתכן שיהיה צורך בשילוב של שיטות הדמיה.
CT דיסקוגרפיה
לאחר ביצוע דיסקוגרפיה ראשונית, דיסקוגרפיה של CT מבוצעת תוך 4 שעות. ניתן להשתמש בו בקביעת הסטטוס של הדיסק כגון פריצות, בולטות, מוחצנות, כלולות או מרותקות. ניתן להשתמש בו גם בעמוד השדרה כדי להבדיל את ההשפעות ההמוניות של רקמת צלקת או חומר דיסק לאחר ניתוח עמוד השדרה.
CT מיאלוגרפיה
בדיקה זו נחשבת לשיטה הטובה ביותר להערכת דחיסת שורש עצבים. כאשר מבוצעים CT בשילוב או לאחר מיאלוגרפיה, ניתן לקבל פרטים על מטוסים שונים של האנטומיה הגרמית בקלות יחסית.
נהלי אבחון
בלוקים שורש עצבים סלקטיבי Transforaminal (SNRBs)
כאשר יש חשד למחלת דיסק ניוונית רב-שכבתית בסריקת MRI, ניתן להשתמש בבדיקה זו כדי לקבוע את שורש העצב הספציפי שנפגע. SNRB הוא גם בדיקה אבחנתית וגם טיפולית שניתן להשתמש בה לצורך היצרות עמוד השדרה המותני. הבדיקה יוצרת אזור ברמה הדוטומלית של היפסטה על ידי הזרקת חומר הרדמה וחומר ניגודי בהנחיה פלואורוסקופית לרמת שורש העצב המעוניינת. קיים קשר בין תסמינים קליניים של מחלת דיסק ניווני רב-שכבתית וממצאים על MRI לבין ממצאים של SNRB על פי Anderberg et al. יש מתאם של 28% עם תוצאות SNRB ועם כאבי רדיאטור דרמטומליים ואזורים של גירעון נוירולוגי. נמצא כי המקרים החמורים ביותר של ניוון ב- MRI מתואמים ל 60%. אף על פי שלא נעשה בו שימוש שגרתי, SNRB הוא בדיקה שימושית בהערכת חולים לפני ניתוח במחלת דיסק ניוונית רב-שכבתית במיוחד על עמוד השדרה יחד עם מאפיינים קליניים וממצאים ב- MRI. (נארוז, סאמר ואמרש ווידיתן)
מחקרים אלקטרו מיוגרפיים
בדיקות הולכה עצבית מוטוריות וחושתיות, המכונות מחקרים אלקטרומיוגרפיים, הנורמליות בבדיקת מחט לא תקינה עשויות לחשוף תסמיני דחיסת עצבים המתעוררים בהיסטוריה הקלינית. ניתן למקם שורשים עצביים מגורה באמצעות זריקות להרדמת העצבים או קולטני הכאב המושפעים בחלל הדיסק, במפרק הקדוש או במפרקי הפנים על ידי דיסקוגרפיה. ("לוח השנה של אלקטרומיאוגרפיה וקינסיולוגיה")
לימודי מעבדה
בדיקות מעבדה נעשות בדרך כלל כדי להחריג אבחנות דיפרנציאליות אחרות.
מאחר שספונדילואארתרופתיות סרונגטיביות, כגון ספונדיליטיס אנקילוזינג, הן הגורמים השכיחים לכאבי גב, יש לבחון התאמה בין HLA B27 לחיסון-היסטוק. כ- 350,000 אנשים בארה"ב וכ- 600,000 באירופה הושפעו ממחלה דלקתית זו של אטיולוגיה לא ידועה. אך HLA B27 נמצא לעיתים רחוקות ביותר אצל אפריקאים אמריקאים. Spondyloarthropathies seronegative אחרים שניתן לבדוק באמצעות גן זה כוללים דלקת מפרקים פסוריאטית, מחלות מעי דלקתיות ודלקת פרקים תגובתית או תסמונת Reiter. אצל חלק מהמטופלים ניתן להגביר אימונוגלובולין A בסרום (IgA).
בדיקות כמו קצב שקיעה אריתרוציטים (ESR) ובדיקת רמת חלבון C- תגובתי (CRP) עבור התגובות בשלב אקוטי שנראות בגורמים דלקתיים לכאבי גב תחתון כמו דלקת מפרקים ניוונית וממאירות. יש צורך גם בספירת הדם המלאה, כולל ספירות דיפרנציאליות בכדי לברר את אטיולוגיה של המחלה. יש חשד למחלות אוטואימוניות כאשר בדיקות גורם ראומטואידי (RF) ונוגדן נוגדן גרעיני (ANA) הופכות לחיוביות. במקרים נדירים יתכן שיהיה צורך בניתוח של חומצת שתן בסרום וניתוח נוזלים סינוביאליים בגבישים, כדי לא לכלול את התמצית של גאוט ודיrophosphate.
יַחַס
אין שום שיטת טיפול מוחלטת שסוכמה על ידי כל הרופאים לגבי הטיפול במחלות דיסק ניווניות מכיוון שגורם הכאב יכול להיות שונה אצל אנשים שונים וכך גם חומרת הכאב והשונות הרחבות בהצגה הקלינית. ניתן לדון בהרחבה באפשרויות הטיפול בהמשך; טיפול שמרני, טיפול רפואי וטיפול כירורגי.
טיפול שמרני
שיטת טיפול זו כוללת טיפול גופני עם התערבויות התנהגותיות, אופנים גופניים, זריקות, חינוך גב ושיטות חינוך אחורי.
טיפול מבוסס התעמלות עם התערבויות התנהגותיות
בהתאם לאבחנה של המטופל, ניתן לרשום תרגילים מסוגים שונים. זה נחשב לאחת מהשיטות העיקריות לניהול שמרני לטיפול בכאבי גב תחתון כרוניים. ניתן לשנות את התרגילים כך שיכללו תרגילי מתיחות, תרגילים אירוביים ותרגילי חיזוק שרירים. אחד האתגרים העיקריים של טיפול זה כולל את חוסר יכולתו להעריך את היעילות בקרב המטופלים כתוצאה משינויים רחבים במשטרי האימונים, בתדירות ובעוצמה. על פי מחקרים, היעילות ביותר לסובלים מכאבי גב תחתון חריפים עם משך תסמינים משתנה הושגה על ידי ביצוע תוכניות אימון מדורגות במסגרת התעסוקתית של המטופל. שיפור משמעותי נצפה בקרב חולים הסובלים מתסמינים כרוניים בטיפול זה בכל הקשור לשיפור תפקודי והפחתת כאב. נראה כי טיפולים פרטניים המיועדים לכל מטופל תחת פיקוח צמוד ומטופל של המטופל הם היעילים ביותר בקרב חולי כאבי גב כרוניים. ניתן להשתמש בגישות שמרניות אחרות בשילוב כדי לשפר גישה זו. (היידן, ג'יל א 'ואח')
תרגילים אירוביים, אם הם מבוצעים באופן קבוע, יכולים לשפר את הסיבולת. להפגת מתח שרירים ניתן להשתמש בשיטות הרפיה. שחייה נחשבת גם כתרגיל לכאבי גב. תרגילי רצפה יכולים לכלול תרגילי הארכה, מתיחות חזה, מתיחות בגב התחתון, מתיחות ברכיים עד סנטר, הרמת מושבים, כפיפות בטן משוננות, שרוולים בבטן, ותרגילי הרים ושק.
מצבים גופניים
שיטה זו כוללת שימוש בגירוי עצבי חשמלי, הרפיה, אריזות קרח, ביופידבק, רפידות חימום, פונופורזה, יונטופורזה.
גירוי עצבים חשמליים-רשתיים (TENS)
בשיטה לא פולשנית זו מועבר גירוי חשמלי לעור על מנת לעורר את העצבים ההיקפיים באזור להקל על הכאב במידה מסוימת. שיטה זו מקלה על הכאב מיד לאחר היישום אך יעילותו לטווח הארוך מוטלת בספק. במחקרים מסוימים נמצא כי אין שיפור משמעותי בכאב ובמצב התפקודי בהשוואה לפלסבו. ניתן לגשת בקלות למכשירים שמבצעים TENS אלה ממחלקת האשפוז. נראה כי תופעת הלוואי היא גירוי קל בעור שחווה בשליש מהחולים. (ג'ונסון, מארק הראשון)
בית ספר אחורי
שיטה זו הוצגה במטרה להפחית את תסמיני הכאב ואת הישנותם. היא הוצגה לראשונה בשבדיה ומתחשבת בתנוחה, ארגונומיה, תרגילי גב מתאימים והאנטומיה של אזור המותני. המטופלים נלמדים את התנוחה הנכונה לשבת, לעמוד, להרים משקולות, לישון, לשטוף פנים ולצחצח שיניים ולהימנע מכאב. בהשוואה לאופני טיפול אחרים, הוכח כי הטיפול בחטיבת הביניים יעיל הן בתקופות מיידיות והן ביניים לשיפור כאבי גב ומצב תפקודי.
חינוך לחולה
בשיטה זו המורה מורה למטופל כיצד לנהל את תסמיני כאבי הגב שלהם. בהתחלה נלמד אנטומיה רגילה של עמוד השדרה וביומכניקה המערבית מנגנוני פגיעה. בשלב הבא, באמצעות דגמי עמוד השדרה, מוסבר לחולה האבחנה של מחלת הדיסק הניוונית. עבור המטופל הבודד נקבעת המיקום המאוזן ואז מתבקש לשמור על עמדה זו כדי להימנע מתסמינים.
גישה ביו-פסיכו-סוציאלית לטיפול גב רב תחומי
כאבי גב כרוניים עלולים לגרום למצוקה רבה לחולה, ולהוביל להפרעות פסיכולוגיות ולמצב רוח ירוד. זה יכול להשפיע לרעה על התוצאות הטיפוליות שהופכות את מרבית אסטרטגיות הטיפול לחסרות תועלת. לכן, יש לחנך את המטופלים על אסטרטגיות קוגניטיביות נלמדות הנקראות אסטרטגיות התנהגותיות וביו-פסיכו-סוציאליות כדי לקבל הקלה בכאב. בנוסף לטיפול בגורמים הביולוגיים לכאב, יש להתייחס לשיטות זו גם לגורמים פסיכולוגיים וחברתיים. על מנת להפחית את תפיסת הכאב והמוגבלות של המטופל, משתמשים בשיטות כמו ציפיות משונות, טכניקות הרפיה, שליטה בתגובות פיזיולוגיות על ידי התנהגות נלמדת וחיזוק.
עיסוי תרפיה
לכאבי גב תחתון כרוניים נראה כי טיפול זה מועיל. במשך תקופה של שנה נמצא כי עיסוי יעיל בינוני עבור חלק מהמטופלים בהשוואה לדיקור ושיטות הרפיה אחרות. עם זאת, הוא יעיל פחות מ- TENS וטיפול בפעילות גופנית אם כי מטופלים בודדים עשויים להעדיף אחד על פני השני. (פורלן, אנדראה ד 'ואח')
השדרה מניפולציה
טיפול זה כולל מניפולציה של מפרק שמעבר לטווח התנועה הרגיל שלו, אך אינו עולה על זה של הטווח האנטומי הרגיל. זהו טיפול ידני הכולל מניפולציה עם מנוף ארוך במהירות גבוהה. נהוג לשפר את כאבי הגב התחתון באמצעות מספר מנגנונים כמו שחרור עצבים כלואים, הרס הידבקויות מפרקיות ופרי-מפרקיות ובאמצעות מניפולציה של חלקים בעמוד השדרה שעברו תזוזה. זה יכול גם להפחית את התפיחה של הדיסק, להרפות את השרירים ההיפרטוניים, לעורר את הסיבים nociceptive באמצעות שינוי התפקוד הנוירופיזיולוגי ומיקום מחדש של המניסקי על המשטח המפרקי.
מניעה של מניפולציה בעמוד השדרה כיעילה ביעילות בהשוואה לרוב השיטות כמו TENS, טיפול באימונים, תרופות נגד NSAID וטיפול בבית הספר בחינוך. המחקר הקיים כרגע חיובי באשר ליעילותו לטווח הרחוק והקצר כאחד. כמו כן, בטוח מאוד לנהל מטפלים בעלי הכשרה נמוכה עם דיווחים על מקרים של פריצת דיסק וספיגת cauda רק בקרב פחות מ- 1 מכל 3.7 מיליון איש. (ברונפורט, גרט ואח ')
תמיכה מותני
חולים הסובלים מכאבי גב תחתון כרוניים כתוצאה מתהליכים ניווניים ברמות מרובות עם מספר גורמים עשויים להפיק תועלת מתמיכה המותנית. ישנן עדויות סותרות ביחס ליעילותו עם כמה מחקרים הטוענים לשיפור מתון בהקלה מיידית וארוכת טווח ואילו אחרים מצביעים על שיפור כזה בהשוואה לשיטות טיפול אחרות. תומכי המותניים יכולים לייצב, לתקן עיוותים, להפחית כוחות מכניים ולהגביל את תנועות עמוד השדרה. זה עשוי גם לפעול כפלצבו ולהפחית את הכאב על ידי מעסה של האזורים הפגועים ומריחת חום.
מתיחה מותנית
בשיטה זו נעשה שימוש ברתמה המחוברת לסמל העיגל ולכלוב הצלעות התחתונות ומפעילה כוח אורך לאורך עמוד השדרה הצירי כדי להקל על כאבי גב תחתון כרוניים. רמת הכוח ומשך הזמן מותאמים בהתאם למטופל וניתן למדוד אותו על ידי שימוש במכשירים הן במהלך הליכה ושכיבה. המתיחה המותנית פועלת על ידי פתיחת חללי הדיסק הבין חולייתי ועל ידי הפחתת הלורדוזיס המותני. הסימפטומים של מחלת דיסק ניוונית מופחתים בשיטה זו עקב התאמת עמוד השדרה והיתרונות הנלווים לה. זה מקל על דחיסת עצבים ולחץ מכני, משבש את ההידבקויות בפן ובביטול, וגם אותות כאב nociceptive. עם זאת, אין הרבה עדויות ביחס ליעילותו להפחתת כאבי גב או לשיפור התפקוד היומי. יתרה מזאת, הסיכונים הנלווים למתיחה המותנית עדיין נמצאים במחקר וכי קיימים דיווחים על מקרים שבהם הדבר גרם לפגיעה עצבית, קשיי נשימה ושינויי לחץ דם כתוצאה מכוח כבד ומיקום שגוי של הרתמה. (Harte, A et al.)
טיפול רפואי
טיפול רפואי כולל טיפול תרופתי בעזרת מרפי שרירים, זריקות סטרואידים, NSAIDs, אופיואידים, ומשככי כאבים אחרים. זה נחוץ, בנוסף לטיפול שמרני, ברוב החולים במחלת דיסק ניוונית. הטיפול התרופתי נועד לשלוט על מוגבלות, להפחית כאבים ונפיחות תוך שיפור איכות החיים. ניתן לטפל בו לפי המטופל הבודד מכיוון שאין הסכמה לגבי הטיפול.
שרירים
מחלת דיסק ניוונית עשויה להפיק תועלת מרגיעי שרירים על ידי הפחתת עווית השרירים ובכך להקלה על הכאב. יעילותם של מרגיעי שרירים בשיפור כאב ומצב תפקודי נקבעה באמצעות מספר סוגים של מחקרים. בנזודיאזפין הוא מרגיע השרירים הנפוץ ביותר כיום.
תרופות נוגדות דלקת לא סטרואידיות (NSAID)
תרופות אלה משמשות בדרך כלל כצעד הראשון במחלות ניווניות של הדיסק המספקות משכך כאבים, כמו גם השפעות אנטי דלקתיות. יש עדויות חזקות לכך שהוא מפחית כאבי גב תחתון כרוניים. עם זאת, השימוש בו מוגבל על ידי הפרעות במערכת העיכול, כמו דלקת קיבה חריפה. מעכבי COX2 סלקטיביים, כמו celecoxib, יכולים להתגבר על בעיה זו על ידי מיקוד לקולטני COX2 בלבד. השימוש בהם אינו מקובל באופן נרחב בגלל תופעות הלוואי הפוטנציאליות שלו בהגברת מחלות לב וכלי דם עם שימוש ממושך.
תרופות לאופיואידים
זהו מדרגה גבוהה יותר בסולם הכאב של ארגון הבריאות העולמי. זה שמור לחולים הסובלים מכאב חמור שאינם מגיבים לתרופות NSAID ולאלה הסובלים מהפרעות במערכת העיכול הבלתי נסבלת בטיפול ב- NSAID. עם זאת, מרשם התרופות לטיפול בכאבי גב משתנה במידה רבה בין הרופאים. על פי הספרות, 3 עד 66% מהחולים עשויים ליטול צורה כלשהי של האופיואיד בכדי להקל על כאבי הגב שלהם. למרות שהירידה בטווח הקצר בסימפטומים מסומנת, קיים סיכון להתעללות סמים ארוכת טווח, שיעור סובלנות גבוה ומצוקה נשימתית בקרב האוכלוסייה המבוגרת. בחילות והקאות הן חלק מתופעות הלוואי לטווח הקצר. (סקירה שיטתית: טיפול באופיואידים לכאבי גב כרוניים: שכיחות, יעילות, ואסוציאציה להתמכרות.)
נוגדי דיכאון
נוגדי דיכאון, במינונים נמוכים, הם בעלי ערך משכך כאבים ועשויים להועיל בחולים עם כאבי גב תחתון כרוניים העלולים להופיע עם תסמיני דיכאון נלווים. הכאב והסבל עשויים להפר את שנת המטופל ולהפחית את סף הכאב. ניתן לטפל באלו על ידי שימוש בתרופות נוגדות דיכאון במינונים נמוכים למרות שאין הוכחות לכך שהוא משפר את התפקוד.
טיפול בהזרקה
זריקות סטרואידים אפידורל
זריקות סטרואידים אפידורל הן סוג ההזרקה הנפוץ ביותר לטיפול במחלות דיסקיות ניווניות כרוניות ורדיקולופתיה נלווית. יש שונות בין סוג הסטרואידים המשמשים למינון שלו. 8- 10 מ"ל מתערובת של מתיל-פרדניסולון ומלח רגילה נחשבים למינון יעיל ובטוח. ניתן לתת את הזריקות בנתיבי interlaminar, caudal או trans foramina. ניתן להכניס מחט בהדרכת פלואורוסקופיה. קונטרסט ראשון, אחר כך הרדמה מקומית ולבסוף, הסטרואיד מוזרק לחלל האפידוראלי ברמה המושפעת באמצעות שיטה זו. ההקלה בכאב מושגת כתוצאה משילוב ההשפעות הן מההרדמה המקומית והן מהסטרואיד. ניתן להשיג הקלה מיידית בכאב באמצעות הרדמה מקומית על ידי חסימת העברת אות הכאב ובמקביל גם אישור האבחנה. הדלקת מופחתת גם כתוצאה מפעולה של סטרואידים בחסימת מפל דלקתי.
במהלך העשור האחרון, השימוש בזריקת סטרואידים אפידורליים גדל ב -121%. עם זאת, קיימת מחלוקת בנוגע לשימוש בו בגלל השונות ברמות התגובה וההשפעות השליליות שעלולות להיות חמורות. בדרך כלל, ההזרקות הללו מאמינות כי הן גורמות להקלה בסימפטומים לטווח קצר בלבד. חלק מהקלינאים עשויים להזריק 2-3 זריקות למשך שבוע, אם כי התוצאות לטווח הארוך זהות לזו של חולה שניתנה לו זריקה אחת בלבד. במשך תקופה של שנה, אין לתת יותר מ -4 זריקות. להפגת כאב מיידי ויעיל יותר, ניתן להוסיף לזריקה גם מורפיום ללא חומרים משמרים. אפילו חומרי הרדמה מקומיים, כמו לידוקאין ובופיבקיין, מוסיפים למטרה זו. הראיות להקלה בכאב לטווח ארוך מוגבלת. (- ניסוי מבוקר פלצבו להערכת יעילות הקלה בכאבים באמצעות קטמין עם סטרואידים אפידורליים לכאבי גב תחתון כרוניים).
ישנן תופעות לוואי פוטנציאליות כתוצאה מטיפול זה, בנוסף לדאגות העלויות והיעילות הגבוהות שלו. מחטים עלולות להיעשות לא במקומן אם אין להשתמש בפלואורוסקופיה בכ- 25% מהמקרים, אפילו בנוכחות צוות מנוסה. ניתן לזהות את המיקום האפידוראלי על ידי אברטוריה באופן אמין. דיכאון נשימתי או עצירת שתן יכולים להתרחש לאחר הזרקה עם מורפין ולכן יש לבצע מעקב אחר המטופל למשך 24 שעות לאחר ההזרקה.
הזרקות פנים
זריקות אלה ניתנות למפרקי פנים, הנקראים גם מפרקי זיגפופיזיאלי, הנמצאים בין שתי חוליות סמוכות. ניתן להזריק הרדמה ישירה לחלל המפרק או לענף המדיאלי המשויך של ראמי הגבי, שמעבד אותו. ישנן עדויות לכך ששיטה זו משפרת את היכולת התפקודית, את איכות החיים ומקל על כאבים. הם חושבים לספק יתרונות לטווח הקצר והארוך כאחד, אם כי מחקרים הראו כי גם זריקות פנים וגם זריקות סטרואידים אפידורל דומות ביעילותן. (ווין, קלי א)
זריקות משותפות SI
זהו מפרק סינוביאלי diarthrodial עם אספקת עצבים משני אקסונים עצביים מיאליים ואינם מיאלניים. הזריקה יכולה לטפל ביעילות במחלות דיסק ניווניות המערבות מפרק סקרוליאק המובילה להקלה הן בטווח הארוך והן בטווח הקצר מתופעות כמו כאבי גב תחתון וכאבים המופנים ברגליים, בירכיים ובישבן. ניתן לחזור על ההזרקות כל חודשיים עד שלושה חודשים אך יש לבצעם רק אם יש צורך קליני. (MAUGARS, Y. et al.)
טיפולים בין-לאומיים שאינם ניתוחיים לכאב דיסקוגני
כפי שתואר תחת החקירות, דיסקוגרפיה יכולה לשמש הן כאבחון והן כטיפול טיפולי. לאחר זיהוי הדיסק החולה ניתן לנסות מספר שיטות פולשניות מינימליות לפני היציאה לניתוח. ניתן להשתמש בזרם חשמלי ובחום שלו לקרישה של הסבך האחורי ובכך לחיזוק סיבי הקולגן, להפגת הרס והרס של מתווכים דלקתיים ונוקצפטורים ודמויות איטום. השיטות הנהוגות בהן נקראות טיפול אלקטרותרמלי בין-תחומי (IDET) או תדר רדיואקטיבי אחורי annuloplasty (RPA), בו אלקטרודה מועברת לדיסק. ל- IDET קיימות עדויות מתונות בהקלה בתסמינים בקרב חולי ניוון דיסק, בעוד של- RPA תמיכה מוגבלת ביחס ליעילותה לטווח הקצר ולטווח הארוך. שני ההליכים הללו עלולים להוביל לסיבוכים כמו פגיעה בשורש העצבים, תקלה בצנתר, זיהום והפריצת דיסק לאחר ההליך.
טיפול כירורגי
הטיפול הכירורגי שמור לחולים עם טיפול שמרני כושל תוך התחשבות בחומרת המחלה, גיל, תחלואות נלוות אחרות, המצב הסוציו-אקונומי ורמת התוצאה הצפויה. ההערכה היא שכ -5% מהחולים במחלת דיסק ניוונית עוברים ניתוח, בגלל מחלת המותן או מחלת צוואר הרחם. (רידוויק, ביורן ל.)
נהלי עמוד השדרה המותני
ניתוח מותני מסומן בחולים עם כאבים עזים, עם משך זמן של 6 עד 12 חודשים של טיפול תרופתי לא יעיל, הסובלים מהיצרות בעמוד השדרה הקריטית. הניתוח הוא בדרך כלל הליך אלקטיבי למעט במקרה של תסמונת cauda equina. ישנם שני סוגי פרוצדורות שמטרתם לערב מיזוג עמוד שדרה או לחץ לחץ או שניהם. ("מחלת דיסק ניוונית: רקע, אנטומיה, פתופיזיולוגיה.")
היתוך שדרה כרוך בהפסקת תנועות בקטע של חוליות כואבות על מנת להפחית את הכאב על ידי איחוי כמה חוליות יחד באמצעות שתל עצם. זה נחשב ליעיל בטווח הארוך עבור חולים במחלת דיסק ניוונית הסובלים מהתאמת עמוד שדרה או תנועה מוגזמת. ישנן מספר גישות לניתוח היתוך. (Gupta, Vijay Kumar, et al)
- היתוך גרעיני פוסטרולטרלי בעמוד השדרה המותני
שיטה זו כוללת הצבת שתל עצם בחלק האחורי של עמוד השדרה. ניתן לקצור שתל עצם מסבב האיליאק האחורי. העצמות מורידות מהפרוסטוסטיאום שלה לצורך שתל מוצלח. יש צורך בסד אחורי בתקופה שלאחר הניתוח, ומטופלים עשויים להזדקק לשהות בבית החולים כ 5 עד 10 יום. יש צורך בתנועה מוגבלת והפסקת עישון לצורך היתוך מוצלח. עם זאת, עלולים להופיע מספר סיכונים כמו אי-איחוד, זיהום, דימום ואיחוד מוצק עם כאבי גב.
בשיטה זו, ניתן לבצע גם שיטות פירוק או דיסקקטומיה באותה גישה. שתלי העצם מוחלים ישירות על חלל הדיסק וטום ליגמנטום נכרת לחלוטין. עבור מחלת הדיסק הניוונית, המרחב הבין-מרחבי מורחב בנוסף על ידי ביצוע ניתוח פנים מדיאלי חלקי. סוגר אחורי הוא אופציונלי בשיטה זו. יש לו מספר חסרונות בהשוואה לגישה קדמית כמו שניתן להכניס רק שתלים קטנים, שטח הפנים המופחת הזמין לאיחוי וקושי בעת ביצוע ניתוחים בחולי עיוות בעמוד השדרה. הסיכון העיקרי הכרוך בכך הוא אי-איחוד.
הליך זה דומה לזה האחורי מלבד העובדה שהוא ניגש דרך הבטן במקום הגב. יש לו את היתרון בכך שהוא לא משבש את שרירי הגב ואת אספקת העצבים. זה התווית נגד חולים עם אוסטיאופורוזיס ויש לו סיכון לדימום, שפיכה רטרוגרדית אצל גברים, אי התאחדות וזיהום.
- מיזוג בין גוף המותני הטרנספורמינלי
זוהי גרסה שונה של הגישה האחורית שהופכת לפופולרית. זה מציע סיכון נמוך עם חשיפה טובה ומוצג שהוא בעל תוצאה מצוינת עם כמה סיבוכים כמו דליפת CSF, ליקוי נוירולוגי חולף וזיהום פצעים.
ניתוח מפרקים מוחלט של דיסק
זוהי אלטרנטיבה לאיחוי דיסק והיא שימשה לטיפול במחלות דיסק ניווניות המותניות באמצעות דיסק מלאכותי להחלפת הדיסק הנגוע. ניתן להשתמש בתותבת מוחלטת או בתותבת גרעינית בהתאם למצב הקליני.
שִׁחרוּר לַחַץ כוללת הסרת חלק מהדיסק של גוף החוליה, הפוגעת בעצבים בכדי לשחרר זאת ולספק מקום להתאוששותו באמצעות הליכים הנקראים דיסקקטומיה וכריתת למינציה. יעילות ההליך מוטלת בספק אם כי מדובר בניתוח הנפוץ. סיבוכים הם מעטים ביותר עם סיכוי נמוך להישנות תסמינים עם שביעות רצון גבוהה יותר של המטופלים. (Gupta, Vijay Kumar, et al)
הניתוח מתבצע באמצעות גישה של קו האמצע האחורי על ידי חלוקת פלגום הליגמנטום. שורש העצב שנפגע מזוהה וחתך טבעת בולטת כדי לשחרר אותו. יש לבצע בדיקה נוירולוגית מלאה לאחר מכן ובדרך כלל החולים כשירים ללכת הביתה כעבור 1 ימים. יש להתחיל את תרגילי הגב התחתון ובעקבותיהם עבודה קלה ולאחר מכן עבודה כבדה בשבועיים ו 5- בהתאמה.
ניתן לבצע הליך זה ברמה אחת יסודית, כמו גם דרך מספר רב של רמות. כריתת למינציה צריכה להיות קצרה ככל האפשר כדי להימנע מחוסר יציבות בעמוד השדרה. לחולים יש הקלה ניכרת בתסמינים והפחתה ברדיקולופתיה בעקבות ההליך. הסיכונים עשויים לכלול בריחת שתן במעי ושלפוחית השתן, דליפת CSF, נזק לשורש העצבים וזיהום.
נהלי עמוד השדרה הצווארי
מחלת דיסק ניוונית צוואר הרחם מיועדת לניתוח כאשר יש כאבים בלתי נסבלים הקשורים לחסר מוטורי וחושי פרוגרסיבי. לניתוח תוצאה חיובית של יותר מ 90% כאשר קיימות עדויות רדיוגרפיות לדחיסת שורש עצבי. ישנן מספר אפשרויות הכוללות דיסקקטומיה קדמית של צוואר הרחם (ACD), ACD ו- Fusion (ACDF), ACDF עם קיבוע פנימי ו- Foraminotomy אחורי. ("מחלת דיסק ניוונית: רקע, אנטומיה, פתופיזיולוגיה.")
טיפול מבוסס תאים
השתלת תאי גזע הופיעה כטיפול חדשני במחלות דיסק ניווניות עם תוצאות מבטיחות. החדרת הכונדרוציטים האוטולוגיים נמצאה כמפחיתה כאבים דיסקוגניים במשך תקופה של שנתיים. טיפולים אלו עוברים כיום ניסויים אנושיים. (Jeong, Je Hoon, et al.)
טיפול גנטי
הולכת גנים על מנת לעצור את התהליך הניווני של הדיסק ואפילו לגרום לחידוש הדיסק נמצא כעת במחקר. לשם כך, יש לזהות גנים מועילים תוך הדגמת פעילות הניוון המקדם גנים. אפשרויות טיפול חדשות אלה נותנות תקווה לטיפול עתידי שיופנה לחידוש דיסקים בין-חולייתיים. (Nishida, Kotaro, et al.)
מחלת דיסק ניוונית הינה סוגיה בריאותית המאופיינת בכאבי גב כרוניים כתוצאה מדיסק בין-חולייתי פגום, כמו כאבי גב תחתון בעמוד השדרה המותני או כאבי צוואר בעמוד השדרה הצווארי. זהו פירוט של דיסק בין-חולייתי של עמוד השדרה. מספר שינויים פתולוגיים יכולים להתרחש בניוון הדיסק. ליקויים אנטומיים שונים יכולים להופיע גם בדיסק הבין חולייתי. כאבי גב תחתון וכאבי צוואר הם בעיות אפידמיולוגיות עיקריות, שלדעתם קשורות למחלות דיסק ניווניות. כאבי גב הם הגורם המוביל השני לביקורי משרד הרופאים בארצות הברית. ההערכה היא שכ -80% מהמבוגרים בארה"ב סובלים מכאבי גב תחתון לפחות פעם אחת במהלך חייהם. לכן יש צורך בהבנה מעמיקה של מחלת דיסק ניוונית לניהול מצב שכיח זה. - ד"ר אלכס חימנז DC, CCST תובנה
היקף המידע שלנו מוגבל לכירופרקטיקה, תרופות שלד-שלד, תרופות גופניות, בריאות, ובעיות בריאותיות רגישות ו / או מאמרים, נושאים ודיונים ברפואה פונקציונלית. אנו משתמשים בפרוטוקולים בריאותיים ובריאותיים פונקציונליים לטיפול ולתמיכה בטיפול בפציעות או הפרעות במערכת השלד והשרירים. הפוסטים, הנושאים, הנושאים והתובנות שלנו מכסים עניינים קליניים, נושאים ונושאים המתייחסים ישירות או בעקיפין להיקף העיסוק הקליני שלנו. * משרדנו עשה ניסיון סביר לספק ציטוטים תומכים וזיהה את מחקר המחקר הרלוונטי או מחקרים התומכים בהודעות שלנו. אנו מגישים עותקים של מחקרי מחקר תומכים לרשות המועצה ו / או הציבור על פי בקשה. אנו מבינים כי אנו מכסים עניינים הדורשים הסבר נוסף לגבי האופן בו הוא עשוי לסייע בתוכנית טיפול מסוימת או בפרוטוקול טיפולי; לכן, כדי להמשיך ולדון בנושא לעיל, אל תהסס לשאול את ד"ר אלכס חימנז או ליצור איתנו קשר בכתובת 915-850-0900. הספק (ים) מורשים בטקסס * ומניו מקסיקו *
אוצר ד"ר אלכס חימנז DC, CCST
הפניות
- �מחלת דיסק ניוונית.� עמוד השדרה-בריאות, 2017, www.spine-health.com/glossary/degenerative-disc-disease.
- מודיק, מייקל ט 'וג'פרי ס' רוס. מחלת הדיסק הניווני המותני. רדיולוגיה, כרך 245, לא. 1, 2007, עמ '43-61. האגודה הרדיולוגית של צפון אמריקה (RSNA), דוי: 10.1148 / radiol.2451051706.
- �מחלת דיסק ניוונית: רקע, אנטומיה, פתופיזיולוגיה.� Emedicine.Medscape.Com, 2017, emedicine.medscape.com/article/1265453-overview.
- טאהר, פאדי ואח '. מחלת דיסק ניוונית המותנית: מושגים עכשוויים ועתידיים לאבחון וניהול. ההתקדמות באורתופדיה, כרך 2012, 2012, עמ '1-7. הינדווי מוגבלת, דוי: 10.1155 / 2012/970752.
- צ'וי, יונג-סו. "פתופיזיולוגיה של מחלות דיסק ניווניות." כתב העת עמוד השדרה האסייתי, כרך 3, לא. 1, 2009, עמ ' 39. האגודה הקוריאנית לכירורגיה בעמוד השדרה (KAMJE), דוי: 10.4184 / asj.2009.3.1.39.
- Wheater, פול R et al. היסטולוגיה פונקציונלית של Wheater. מהדורה חמישית, [ניו דלהי], צ'רצ'יל ליווינגסטון, 5 ,.
- Palmgren, Tove et al. מחקר אימונוהיסטוכימי של מבני עצבים בפי הטבעת פי הטבעת של דיסקים בין-חולייתיים נורמליים אנושיים. שדרה, כרך 24, לא. 20, 1999, עמ ' 2075. Ovid Technologies (וולטרס קלובר בריאות), דוי: 10.1097 / 00007632-199910150-00002.
- BOGDUK, NIKOLAI et al. "העצבנות של הדיסקים הבין חולייתיים בצוואר הרחם." עמוד השדרה, כרך 13, לא. 1, 1988, עמ '2-8. Ovid Technologies (וולטרס קלובר בריאות), דוי: 10.1097 / 00007632-198801000-00002.
- �דיסק בין חולייתי � עמוד השדרה � Orthobullets.Com.� Orthobullets.Com, 2017, www.orthobullets.com/spine/9020/intervertebral-disc.
- סותאר, פוקראג '. הערכת MRI של מחלות ניווניות של דיסק המותני. כתב העת למחקר קליני ודיאגנוסטי, 2015, JCDR מחקר ופרסומים, doi: 10.7860 / jcdr / 2015 / 11927.5761.
- Buckwalter, Joseph A. "גיל וניוון של המחזור הבין-חולייתי האנושי" עמוד השדרה, כרך 20, לא. 11, 1995, עמ '1307-1314. Ovid Technologies (וולטרס קלובר בריאות), דוי: 10.1097 / 00007632-199506000-00022.
- רוברטס, ס 'ואח'. זיקנה בדיסקים בין-חולייתיים אנושיים. עמוד השדרה האירופי, כרך 15, לא. S3, 2006, עמ '312-316. ספרינגר טבע, דוי: 10.1007 / s00586-006-0126-8.
- בויד, לורנס מ 'ואח'. ניוון מוקדם של הדיסק הבין חולייתי וצלחת הקצה החולייתית בעכברים חסרים בקולגן מסוג IX. דלקת פרקים ושיגרון, כרך 58, לא. 1, 2007, עמ '164-171. ווילי-בלקוול, דוי: 10.1002 / art.23231.
- וויליאמס, FMK ו- PN סמברוק. כאבי גב וגב וניוון דיסקים בין חולייתיים: תפקיד הגורמים התעסוקתיים. שיטות עבודה מומלצות ומחקר ראומטולוגיה קלינית, כרך 25, לא. 1, 2011, עמ '69-79. Elsevier BV, doi: 10.1016 / j.berh.2011.01.007.
- Batti , Michele C. ניוון דיסקים בגודל: אפידמיולוגיה וגנטיקה. Journal of Bone and Joint Surgery (אמריקאי), כרך 88, לא. suppl_2, 2006, עמ ' 3. Ovid Technologies (Wolters Kluwer Health), דוי: 10.2106 / jbjs.e.01313.
- BATTI , MICHELE C. et al. 1991 פרס וולוו למדעים קליניים. שדרה, כרך 16, מס ' 9, 1991, עמ '1015-1021. Ovid Technologies (וולטרס קלובר בריאות), דוי: 10.1097 / 00007632-199109000-00001.
- Kauppila, LI - טרשת עורקים וניוון דיסק / כאבי גב תחתון - סקירה שיטתית. Journal of Vascular Surgery, vol. 49, no. 6, 2009, עמ ' 1629. Elsevier BV, doi: 10.1016 / j.jvs.2009.04.030.
- מחקר מבוסס אוכלוסייה על ניוון דיסק לנוער והקשר שלו עם עודף משקל והשמנה, כאבי גב תחתון ומצב תפקודי מופחת. Samartzis D, Karppinen J, Mok F, Fong DY, Luk KD, Cheung KM. J Bone Joint Surg Am 2011; 93 (7): 662 70. עמוד השדרה, כרך 11, לא. 7, 2011, עמ ' 677. Elsevier BV, doi: 10.1016 / j.spinee.2011.07.008.
- גופטה, ויג'אי קומאר ואח '. מחלת דיסק ניוונית המותנית: גישות מצגת קליניות וטיפול. IOSR Journal of Dental and Medical Sciences, vol 15, no. 08, 2016, עמ '12-23. יומני IOSR, doi: 10.9790 / 0853-1508051223.
- Bhatnagar, Sushma, and Maynak Gupta. הנחיות לתרגול קליני מבוסס ראיות לניהול כאבים התערבותיים בכאבי סרטן. כתב העת ההודי לטיפול פליאטיבי, כרך 21, לא. 2, 2015, עמ ' 137. מדווין, דוי: 10.4103 / 0973-1075.156466.
- KIRKALDY-WILLIS, WH et al. פתולוגיה ופתוגנזה של ספונדילוזיס מותני וסטנוזיס. עמוד השדרה, כרך 3, לא. 4, 1978, עמ '319-328. Ovid Technologies (וולטרס קלובר בריאות), דוי: 10.1097 / 00007632-197812000-00004.
- KONTTINEN, YRJ T. et al. ניתוח נוירו-אימונוהיסטוכימי של אלמנטים עצביים נקיספטיביים פרידיסקאליים. שדרה, כרך 15, לא. 5, 1990, עמ '383-386. Ovid Technologies (וולטרס קלובר בריאות), דוי: 10.1097 / 00007632-199005000-00008.
- בריסבי, הלנה. "פתולוגיה ומנגנונים אפשריים של תגובה של מערכת העצבים לניוון דיסקים." כתב העת לכירורגיה של העצם והמפרקים (אמריקאי), כרך 88, לא. suppl_2, 2006, עמ ' 68. Ovid Technologies (וולטרס קלובר בריאות), דוי: 10.2106 / jbjs.e.01282.
- ג'ייסון מ. הייסמית', MD. �תסמינים של מחלת דיסק ניוונית | כאבי גב, כאבי רגליים.� Spineuniverse, 2017, www.spineuniverse.com/conditions/degenerative-disc/symptoms-degenerative-disc-disease.
- �מחלת דיסק ניוונית � Physiopedia.� Physio-Pedia.Com, 2017, www.physio-pedia.com/Degenerative_Disc_Disease.
- Modic, MT et al. מחלת דיסק ניוונית: הערכת שינויים במח הגוף החולייתי עם הדמיית MR .. רדיולוגיה, כרך 166, לא. 1, 1988, עמ '193-199. האגודה הרדיולוגית של צפון אמריקה (RSNA), דוי: 10.1148 / רדיולוגיה.166.1.3336678.
- פירמן, כריסטיאן WA ואח '. "סיווג תהודה מגנטית של ניוון דיסק בין חולייתי. שדרה, כרך 26, לא. 17, 2001, עמ '1873-1878. Ovid Technologies (וולטרס קלובר בריאות), דוי: 10.1097 / 00007632-200109010-00011.
- ברטינסקי, וולטר ס 'וא' אורלנדו אורטיז. הערכה אינטרוונציונלית של הדיסק המותני: פרובוקציה דיסקוגרפיה מותנית ודיסקוגרפיה הרדמית פונקציונלית. 12, 1, עמ '2009-33. Elsevier BV, doi: 43 / j.tvir.10.1053.
- נרוז, סאמר ואמרש וידיאנתן. הזרקת טרנספורמינלית צווארית מונחית אולטרסאונד וחסימת שורש עצבית סלקטיבית. טכניקות בהרדמה אזורית ובניהול כאבים, כרך 13, לא. 3, 2009, עמ '137-141. Elsevier BV, doi: 10.1053 / j.trap.2009.06.016.
- Journal of Electromyography & Kinesiology Calendar. Journal of Electromyography and Kinesiology, vol 4, no. 2, 1994, עמ ' 126. Elsevier BV, דוי: 10.1016 / 1050-6411 (94) 90034-5.
- היידן, ג'יל א 'ואח'. סקירה שיטתית: אסטרטגיות לשימוש בפעילות גופנית לשיפור התוצאות בכאבי גב תחתון כרוניים. Annals of Internal Medicine, כרך 142, לא. 9, 2005, עמ ' 776. הקולג 'האמריקאי לרופאים, דוי: 10.7326 / 0003-4819-142-9-200505030-00014.
- ג'ונסון, מארק I. "גירוי עצבי חשמלי טרנסקוטאנודי (TENS) והתקנים דמויי TENS: האם הם מספקים הקלה בכאבים?.. ביקורות על כאבים, כרך 8, לא. 3-4, 2001, עמ '121-158. פורטיקו, דוי: 10.1191 / 0968130201pr182ra.
- Harte, A et al. היעילות של מתיחה מותנית בניהול כאבי גב תחתון. פיזיותרפיה, חלק 88, לא. 7, 2002, עמ '433-434. Elsevier BV, doi: 10.1016 / s0031-9406 (05) 61278-3.
- ברונפורט, גרט ואח '. היעילות של מניפולציה בעמוד השדרה וגיוסם לכאבי גב תחתון וכאבי צוואר: סקירה שיטתית וסינתזת הראיות הטובות ביותר. כתב העת שדרה, כרך 4, לא. 3, 2004, עמ '335-356. Elsevier BV, doi: 10.1016 / j.spinee.2003.06.002.
- פורלן, אנדראה ד 'ואח'. עיסוי לכאבי גב תחתון: סקירה שיטתית במסגרת קבוצת סקירת הגב של Cochrane. "שדרה, כרך 27, לא. 17, 2002, עמ '1896-1910. Ovid Technologies (וולטרס קלובר בריאות), דוי: 10.1097 / 00007632-200209010-00017.
- סקירה שיטתית: טיפול באופיואידים לכאבי גב כרוניים: שכיחות, יעילות והתחברות להתמכרות. ממשל קליני: כתב עת בינלאומי, כרך 12, לא. 4, 2007, אמרלד, דוי: 10.1108 / cgij.2007.24812dae.007.
- ניסוי מבוקר פלצבו להערכת יעילות הקלה בכאב באמצעות קטמין עם סטרואידים אפידורליים לכאבי גב תחתון כרוניים. כתב העת הבינלאומי למדע ומחקר (IJSR), כרך 5, לא. 2, 2016, עמ '546-548. כתב העת הבינלאומי למדע ומחקר, doi: 10.21275 / v5i2.nov161215.
- Wynne, Kelly A. זריקות מפרקים של פאסט בטיפול בכאבי גב תחתון כרוניים: סקירה. ביקורות על כאבים, כרך 9, לא. 2, 2002, עמ '81-86. פורטיקו, דוי: 10.1191 / 0968130202pr190ra.
- MAUGARS, Y. et al. הערכת אפקטיביות הזריקות סקרואיליאק קורטיקוסטרואידיות בספונדרלתרופיות: מחקר כפול-בלאדי. ראומטולוגיה, כרך 35, לא. 8, 1996, עמ '767-770. הוצאת אוניברסיטת אוקספורד (OUP), דוי: 10.1093 / ראומטולוגיה / 35.8.767.
- Rydevik, Bj rn L. נקודת מבט: תוצאה של שבע עד עשר שנים מניתוחים דקומפרסיביים עבור ניוון עמוד השדרה המותני ניווני. שדרה, כרך 10, מס. 21, 1, עמ ' 1996. Ovid Technologies (וולטרס קלובר בריאות), דוי: 98 / 10.1097-00007632-199601010.
- Jeong, Je Hoon et al. 152, 10, עמ '2010-1771. ספרינגר טבע, דוי: 1777 / s10.1007-00701-010-0698.
- נישידה, קוטארו ואח '. גישה גישה לטיפול בגנים לניוון דיסקים והפרעות בעמוד השדרה. אירופה לעמוד השדרה האירופי, כרך 17, לא. S4, 2008, עמ '459-466. ספרינגר טבע, דוי: 10.1007 / s00586-008-0751-5.