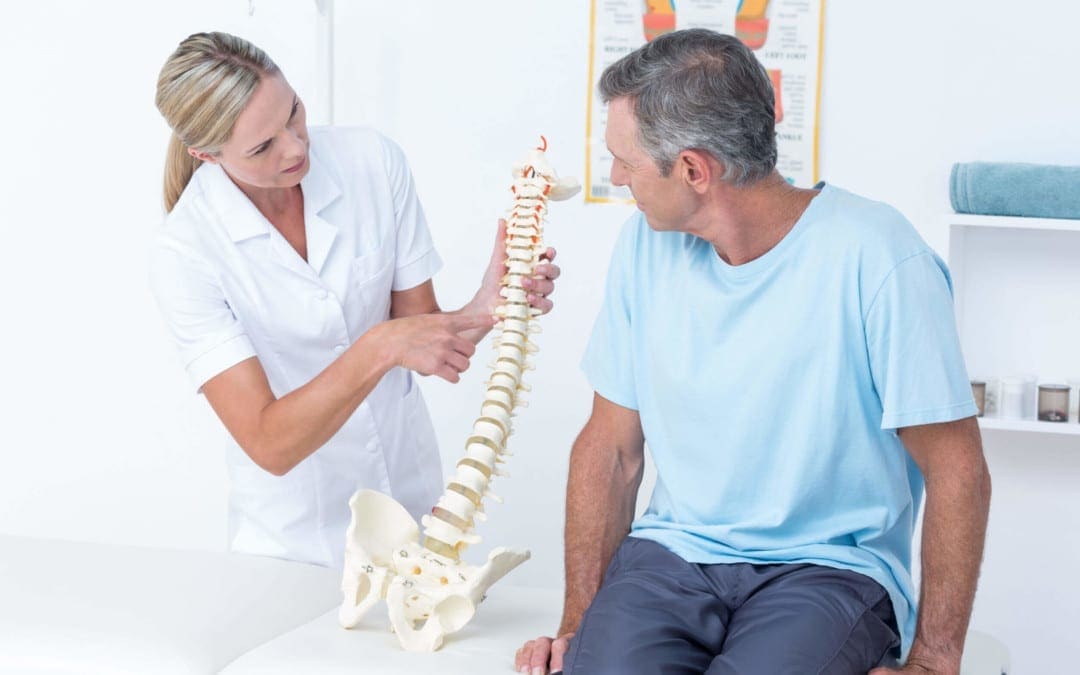
בליטת דיסק ופריצת דיסק הם חלק מהמצבים השכיחים ביותר המשפיעים על עמוד השדרה של חולים צעירים ובני גיל העמידה כאחד. ההערכה היא שכ-2.6% מאוכלוסיית ארה"ב מבקרת מדי שנה אצל רופא כדי לטפל בהפרעות בעמוד השדרה. רק כ-7.1 מיליארד דולר הולכים לאיבוד בגלל זמן ההיעדרות מהעבודה.
פריצת דיסק היא כאשר כל הגרעין הפולפוסוס או חלקו בולט דרך הטבעת החיצונית פיברוסיס הקרועה או המוחלשת של הדיסק הבין חולייתי. זה ידוע גם בשם החלקת דיסק ומתרחש לעתים קרובות בגב התחתון, לפעמים גם משפיע על אזור צוואר הרחם. פריצת הדיסק הבין חולייתית מוגדרת כעקירה מקומית של חומר דיסק עם 25% או פחות מהיקף הדיסק בסריקת MRI, על פי ה- North American Spine Society 2014. הפריעה עשויה להיות מורכבת מ- nucleus pulposus, annulus fibrosus, apophyseal bone. או אוסטאופיטים, וסחוס קצה החוליה בניגוד לבליטת דיסק.
ישנם גם בעיקר שני סוגים של פריצת דיסק. בליטת דיסק היא כאשר שלוחה מוקדית או סימטרית של הדיסק יוצאת מגבולותיו בחלל הבין חולייתי. הוא ממוקם ברמת הדיסק הבין חולייתי, והסיבים הטבעתיים החיצוניים שלו שלמים. שחול דיסק הוא כאשר הדיסק הבין חולייתי משתרע מעל או מתחת לחוליות הסמוכות או ללוחיות הקצה עם קרע טבעתי מלא. בסוג זה של שחול דיסק, צוואר או בסיס צרים יותר מהכיפה או מהפריצה.
בליטה של דיסק היא כאשר הסיבים החיצוניים של הטבעת פיברוסיס נעקרים מהשוליים של גופי החוליות הסמוכים. כאן, התזוזה היא יותר מ-25% מהיקף הדיסק הבין חולייתי. הוא גם אינו משתרע מתחת או מעל לשולי הדיסק מכיוון שההצמדה של הטבעת פיברוזוס מגבילה אותו. זה שונה מפריצת דיסק מכיוון שהוא מערב פחות מ-25% מהיקף הדיסק. בדרך כלל, בליטת הדיסק היא תהליך הדרגתי והיא רחבה. את בליטת הדיסק ניתן לחלק לשני סוגים. בבליטה היקפית, כל היקף הדיסק מעורב. יותר מ-90 מעלות של השפה מעורבים בצורה א-סימטרית בבליטה א-סימטרית.
תוכן
אנטומיה תקינה של דיסק בין חולייתי
לפני שנלך לפרטים על ההגדרה של פריצת דיסק ובליטת דיסק, עלינו להסתכל על הדיסק הבין חולייתי הסטנדרטי. על פי הנחיות עמוד השדרה בשנת 2014, דיסק סטנדרטי הוא משהו שיש לו צורה קלאסית ללא כל עדות לשינויי דיסק ניווניים. הדיסקים הבין חולייתיים אחראים על שליש עד רבע מגובה עמוד השדרה.
דיסק בין חולייתי אחד הוא בעובי של כ-7 -10 מ"מ וגודלו 4 ס"מ בקוטר קדמי-אחורי באזור המותני של עמוד השדרה. דיסקים בעמוד השדרה הללו ממוקמים בין שני גופי חוליות סמוכים. עם זאת, לא ניתן למצוא דיסקים בין האטלס והציר לבין עצם הזנב. כ-23 דיסקים נמצאים בעמוד השדרה, כאשר שישה בעמוד השדרה הצווארי, 12 בעמוד השדרה החזי ורק חמישה בעמוד השדרה המותני.
דיסקים בין חולייתיים עשויים מסחוסי פיברו, היוצרים מפרק פיברוסחוסי. הטבעת החיצונית של הדיסק הבין חולייתי ידועה כ-annus fibrosus, בעוד שהמבנה דמוי הג'ל הפנימי במרכז ידוע כ- nucleus pulposus. לוחות קצה הסחוס כורכים את הגרעין pulposus למעלה ולמטה. ה-annulus fibrosus כולל יריעות סיבי קולגן קונצנטריות המסודרות במבנה דמוי צמיג רדיאלי לתוך למלות. הסיבים מחוברים ללוחיות הקצה של החוליות ומכוונים בזוויות שונות. עם החלק הסחוסי שלהם, לוחות הקצה מעגנים את הדיסקים במקומם הנכון.
הגרעין הפולפוסוס מורכב ממים, קולגן ופרוטאוגליקנים. פרוטאוגליקנים מושכים ושומרים על לחות, ומעניקים לגרעין הפולפוסוס עקביות דמוית ג'ל לחות. מעניין שבמהלך היום, כמות המים שנמצאת בגרעין הפולפוסוס משתנה בהתאם לרמת הפעילות של האדם. תכונה זו בדיסק הבין-חולייתי משמשת ככרית או מערכת לבלימת זעזועים בעמוד השדרה להגנה על החוליה הסמוכה, עצבי עמוד השדרה, חוט השדרה, המוח ומבנים אחרים מפני כוחות שונים. למרות שהתנועה האינדיבידואלית של הדיסקים הבין-חולייתיים מוגבלת, צורה כלשהי של תנועת חוליות כמו כיפוף והרחבה עדיין אפשרית בשל התכונות של הדיסק הבין-חולייתי.
השפעת מורפולוגיה של דיסק בין חולייתי על מבנה ותפקוד
סוג הרכיבים הקיימים בדיסק הבין חולייתי ואופן סידורו קובעים את המורפולוגיה של הדיסק הבין חולייתי. זה חשוב באיזו יעילות הדיסק עושה את תפקידו. מכיוון שהדיסק הוא האלמנט החשוב ביותר שנושא את העומס ומאפשר תנועה בעמוד השדרה הנוקשה אחרת, למרכיבים מהם הוא מורכב יש חשיבות משמעותית.
מורכבות הלמלות עולה עם העלייה בגיל כתוצאה מהתגובה הסינטטית של תאי הדיסק הבין חולייתי לשונות בעומס המכני. שינויים אלה בלמלות עם יותר התפצלויות, התפרקות וגודל ומספר לא סדיר של רצועות למל יובילו לשינוי נשיאת המשקל. זה בתורו מבסס מעגל שיבוש עצמי המונצח המוביל להרס של הדיסקים הבין חולייתיים. ברגע שהתהליך הזה מתחיל הוא בלתי הפיך. מכיוון שיש מספר מוגבר של תאים, כמות התזונה שהדיסק דורש משנה יותר ויותר את שיפוע הריכוז הרגיל של מטבוליטים וחומרים מזינים כאחד. בשל הביקוש המוגבר הזה, התאים עשויים גם למות יותר ויותר על ידי נמק או אפופטוזיס.
דיסקים בין חולייתיים אנושיים הם אווסקולריים ומכאן שהחומרים התזונתיים מתפזרים מכלי הדם הסמוכים בשולי הדיסק. רכיבי התזונה העיקריים; חמצן וגלוקוז מגיעים לתאים בדיסק באמצעות דיפוזיה לפי הגרדיאנט שנקבע לפי קצב ההובלה לתאים דרך הרקמות וקצב הביקוש. תאים גם מייצרים יותר ויותר חומצה לקטית כמוצר סופי מטבולי. זה מוסר גם דרך הנימים והוורידים בחזרה למחזור הדם.
מכיוון שהדיפוזיה תלויה במרחק, התאים השוכנים הרחק מנימים הדם יכולים לקבל ריכוז מופחת של חומרים מזינים בגלל האספקה המופחתת. עם תהליכי מחלה, הדיסק הבין-חולייתי בדרך כלל יכול להפוך לכלי דם ולהתעצבן בניוון ובתהליכי מחלה. למרות שהדבר עשוי להגביר את אספקת החמצן והמזון לתאים בדיסק, זה יכול להוליד גם סוגים רבים אחרים של תאים שבדרך כלל לא נמצאים בדיסק עם החדרת ציטוקינים וגורמי גדילה.
המורפולוגיה של הדיסק הבין-חולייתי בחלקים שונים של עמוד השדרה משתנה אף היא, אם כי רופאים רבים מבססים את התיאוריות הקליניות על בסיס ההנחה שגם לדיסקים בין-חולייתיים צוואריים וגם לדיסק המותני יש מבנה זהה. גובה הדיסק היה המינימלי ברמת T4-5 של עמוד החזה כנראה בשל העובדה שהדיסקים הבין חולייתיים החזה פחות בצורת טריז מאלה של אזורי עמוד השדרה הצווארי והמותני.
מהכיוון הגולגולתי לכיוון הזנב, שטח החתך של עמוד השדרה גדל. לכן, לפי רמת L5-S1, הגרעין הפולפוסוס תפס חלק גדול יותר משטח הדיסק הבין חולייתי. לדיסקים הצוואריים יש צורה אליפטית בחתך, בעוד שלדיסקיות החזה הייתה צורה עגולה יותר. לדיסקים המותניים יש גם צורה אליפטית אם כי הוא פחוס יותר או נכנס בחזרה לאחור.
מהי בליטת דיסק?
הדיסק הבולט הוא כאשר הדיסק פשוט בולט מחוץ לחלל הדיסק הבין-חולייתי שהוא בדרך כלל תופס ללא קרע של הטבעת החיצונית פיברוזוס. אזור הבליטה די גדול בהשוואה לפריצת דיסק. יתרה מכך, בפריצת דיסק, הטבעת פיברוזוס נקרעת או נסדקת. למרות שבליטת דיסק שכיחה יותר מאשר פריצת דיסק, היא גורמת למטופל מעט או ללא כאב. לעומת זאת, פריצת הדיסק גורמת לכאבים רבים.
סיבות לבליטות דיסק
דיסק בולט יכול לנבוע מכמה סיבות. זה יכול להתרחש עקב שינויים נורמליים הקשורים לגיל, כמו אלה הנראים במחלת דיסק ניוונית. תהליך ההזדקנות יכול להוביל לשינויים מבניים וביוכימיים בדיסקים הבין חולייתיים ולהוביל להפחתת תכולת המים בגרעין הפולפוסוס. שינויים אלה יכולים להפוך את המטופל לפגיע לבליטות דיסק עם טראומה קלה בלבד. כמה הרגלי חיים לא בריאים כמו אורח חיים בישיבה ועישון יכולים להעצים תהליך זה ולהוליד שינויים חמורים יותר עם היחלשות הדיסק.
בלאי כללי עקב מיקרוטראומה חוזרת עלולה גם להחליש את הדיסק ולגרום לבליטת דיסק. הסיבה לכך היא שכאשר הדיסקים מתאמצים, ההתפלגות הנורמלית של העמסת המשקל משתנה. מיקרו טראומה מצטברת לאורך תקופה ארוכה יכולה להתרחש ביציבה לא טובה. יציבה לא טובה בזמן ישיבה, עמידה, שינה ועבודה עלולה להגביר את הלחץ בדיסקים הבין חולייתיים.
כאשר אדם שומר על תנוחת כיפוף קדימה, זה יכול להוביל למתיחה יתרה ובסופו של דבר לחולשה של החלק האחורי של הטבעת פיברוזוס. עם הזמן, הדיסק הבין חולייתי יכול לבלוט לאחור. במקצועות הדורשים הרמה, עמידה, נהיגה או כיפוף תכופות וחוזרות על עצמו, הדיסק התנפח עלול להוות סכנה תעסוקתית. הרמה לא נכונה של חפצים, ונשיאה לא נכונה של חפצים כבדים יכולים גם להגביר את הלחץ על עמוד השדרה ולהוביל לבליטות דיסק בסופו של דבר.
הדיסקים הבין חולייתיים הבולטים מתרחשים בדרך כלל על פני תקופה ארוכה של זמן. עם זאת, הדיסקים יכולים לבלוט גם עקב טראומה חריפה. העומס המכני הפתאומי הבלתי צפוי עלול לגרום נזק לדיסק ולגרום למיקרו-קרעים. לאחר תאונה, הדיסק יכול להיחלש ולגרום למיקרו נזק ארוך טווח שבסופו של דבר יוביל לבליטות של הדיסק. ייתכן שיש גם מרכיב גנטי לבליטת הדיסק. לאדם עשויה להיות צפיפות מופחתת של אלסטין ב-annus fibrosus עם רגישות מוגברת למחלות דיסק. גם עובדות סביבתיות אחרות עשויות למלא תפקיד בתהליך המחלה הזה.
תסמינים של בליטת דיסק
כפי שהוזכר קודם לכן, דיסקים בולטות אינן גורמות לכאב, וגם אם כן, החומרה היא קלה. באזור צוואר הרחם, המחלה תגרום לכאבים שיורדים במורד הצוואר, כאבים עמוקים באזור הכתפיים, כאבים המקרינים לאורך הזרוע העליונה ואמה עד האצבעות.
הדבר עשוי להוליד דילמה אבחנתית האם החולה סובל מאוטם שריר הלב כמקום הכאב המופנה וההקרנה דומה. תחושת עקצוץ בצוואר עלולה להופיע גם בגלל הדיסק התנפח.
באזור בית החזה יתכנו כאבים בגב העליון המקרינים לחזה או לאזור הבטן העליונה. זה עשוי להצביע גם על פתולוגיה של מערכת העיכול העליונה, הריאות או הלב, ולכן יש להיזהר בעת ניתוח התסמינים הללו.
הדיסקים הבולטים של אזור המותני עלולים להופיע ככאבי גב תחתון ותחושת עקצוץ באזור הגב התחתון של עמוד השדרה. זהו האתר הנפוץ ביותר לבליטות דיסק שכן אזור זה מחזיק את משקל פלג הגוף העליון. הכאב או אי הנוחות יכולים להתפשט דרך אזור העכוז, הירכיים ועד כפות הרגליים. תיתכן גם חולשת שרירים, חוסר תחושה או תחושת עקצוץ. כאשר הדיסק לוחץ על חוט השדרה, הרפלקסים של שתי הרגליים עלולים לגדול ולהוביל לספסטיות.
חלק מהחולים עלולים אפילו לסבול משיתוק מהמותניים ומטה. כאשר הדיסק התנפח נדחס על הסוס הקאודה, תפקודי שלפוחית השתן והמעיים יכולים גם להשתנות. הדיסק התפוח יכול ללחוץ על העצב הסיאטי המוביל לסכיאטיקה שם הכאב מקרין ברגל אחת מהגב ומטה לכפות הרגליים.
הכאב מהדיסק התנפח יכול להחמיר במהלך פעילויות מסוימות, מכיוון שהבליטה יכולה להידחס על חלק מהעצבים. תלוי באיזה עצב מושפע, המאפיינים הקליניים יכולים גם להשתנות.
אבחון של בליטת דיסק
ייתכן שהאבחנה אינה ברורה מההיסטוריה הקלינית עקב מצגים דומים בבעיות חמורות יותר. אבל האופי הכרוני של המחלה עשוי לתת כמה רמזים. יש לבצע היסטוריה מלאה ובדיקה גופנית כדי לשלול אוטם שריר הלב, דלקת קיבה, מחלת ריפלוקס גסטרו-וושט ופתולוגיה כרונית של הריאות.
MRI של דיסק בליטה
יש צורך בבדיקות לצורך האבחנה. צילום רנטגן של עמוד השדרה מבוצע כדי לחפש פתולוגיה גסה, אם כי ייתכן שלא יראה ישירות את הדיסק התנפח. ייתכנו ממצאים עקיפים של ניוון דיסק כמו אוסטאופיטים בפלטות הקצה, גזים בדיסק עקב תופעת הוואקום ואובדן גובה הדיסק הבין חולייתי. במקרה של בליטות בינוניות, לעיתים הוא עשוי להופיע כחומר דיסק בין-חולייתי לא מוקד הבולט מעבר לגבולות החוליה שהיא בעלת בסיס רחב, היקפי וסימטרי.
הדמיית תהודה מגנטית או MRI יכולים להגדיר בצורה מעולה את האנטומיה של הדיסקים הבין-חולייתיים, במיוחד הגרעין הפולפוסוס ויחסיו. הממצאים המוקדמים שנראו ב-MRI בבליטת דיסק כוללים אובדן קעירות תקינה של הדיסק האחורי. ניתן לראות את הבליטות כאזורים רחבי בסיס, היקפיים וסימטריים. בבליטה מתונה, חומר הדיסק יבלוט מעבר לגבולות החוליות בצורה לא מוקדית. מיאלוגרמת Ct עשויה גם לתת אנטומיית דיסק מפורטת ועשויה להיות שימושית באבחון.
טיפול בבליטת דיסק
הטיפול בדיסק התנפח יכול להיות שמרני, אך לעיתים נדרש ניתוח.
טיפול שמרני
כאשר בליטת הדיסק היא א-סימפטומטית, המטופל אינו זקוק לכל טיפול שכן אין בכך סיכון מוגבר. עם זאת, אם החולה הוא סימפטומטי, ניתן לכוון את ההנהלה להקלה על הסימפטומים. הכאב בדרך כלל נפתר עם הזמן. עד אז, יש לרשום משככי כאבים חזקים כמו תרופות נוגדות דלקת לא סטרואידיות כמו איבופרופן. בכאבים שלא נפתרו, ניתן לתת זריקות סטרואידים גם לאזור הפגוע ואם זה עדיין לא עובד, ניתן לנסות את החסימה הסימפתטית המותנית ברוב המקרים החמורים.
כמו כן, ניתן לתת למטופל אפשרות לבחור בטיפולים אלטרנטיביים כגון עיסוי מקצועי, פיזיותרפיה, שקיות קרח וכריות חימום אשר עשויות להקל על התסמינים. שמירה על יציבה נכונה, סרטים או פלטה לתמיכה בעמוד השדרה משמשים בעזרת פיזיותרפיסט. זה עשוי להאיץ את תהליך ההתאוששות על ידי הימנעות מנזק נוסף ושמירת הסיבים הפגומים או הקרועים בדיסק הבין חולייתי ללא דליפה של חלק הנוזל של הדיסק. זה עוזר לשמור על המבנה התקין של הטבעת ועלול להגביר את קצב ההחלמה. בדרך כלל, התסמינים הכואבים שמופיעים בתחילה נפתרים עם הזמן ואינם מובילים לכאב. עם זאת, אם התסמינים מחמירים בהתמדה, ייתכן שהמטופל יזדקק לניתוח
אם התסמינים נפתרו, ניתן להיעזר בפיזיותרפיה לחיזוק שרירי הגב בעזרת תרגילים. ניתן להשתמש בתרגילים הדרגתיים להחזרת התפקוד ולמניעת הישנות.
טיפול כירורגי
כאשר טיפול שמרני אינו עובד עם מספר חודשי טיפול, ניתן לשקול טיפול כירורגי. רובם יעדיפו ניתוח זעיר פולשני המשתמש בטכנולוגיה מתקדמת לתיקון הדיסק הבין חולייתי מבלי צורך לנתח את הגב בצורה גסה. להליכים אלה כגון כריתת מיקרודיסקקטומיה יש תקופת החלמה נמוכה יותר וסיכון מופחת להיווצרות צלקת, איבוד דם גדול וטראומה למבנים סמוכים בהשוואה לניתוח פתוח.
בעבר, כריתת למינקטומי וכריתת דיסק היו עמוד התווך של הטיפול. עם זאת, בשל הפולשניות של ההליך ובשל פגיעה מוגברת בעצבים הליכים אלו ננטשים כיום על ידי רופאים רבים בגלל בליטת דיסק.
בליטת דיסק בעמוד השדרה החזי מטופלת בניתוח באמצעות כריתת קוסטוטרנסברסקטומיה שבה נכרת קטע מהתהליך הרוחבי כדי לאפשר גישה לדיסק הבין חולייתי. חוט השדרה ועצבי עמוד השדרה מפורקים על ידי שימוש בדקומפרסיה ביתית על ידי הסרת חלק מגוף החוליה ויצירת פתח קטן. המטופל עשוי להזדקק לאיחוי עמוד השדרה מאוחר יותר אם גוף עמוד השדרה שהוסר היה משמעותי.
ניתן להשתמש גם בניתוח חזה בסיוע וידאו שבו נעשה חתך קטן בלבד והמנתח יכול לבצע את הניתוח בסיוע המצלמה. אם ההליך הכירורגי כלל הסרה של חלק גדול מעצם עמוד השדרה ומחומר הדיסק, זה עלול להוביל לאי יציבות בעמוד השדרה. זה עשוי להזדקק להשתלת עצם כדי להחליף את החלק האבוד בצלחות וברגים כדי להחזיק אותם במקומם.
מהי פריצת דיסק?
כפי שהוזכר בסעיף הראשון של מאמר זה, פריצת דיסק מתרחשת כאשר יש תזוזות של חומר הדיסק מעבר לגבולות הדיסק הבין חולייתי במוקד. חלל הדיסק מורכב מלוחות קצה של גופי החוליות למעלה ולמטה בעוד שהקצוות החיצוניים של האפופיסות החוליות מורכבים מהשוליים ההיקפיים. האוסטאופיטים אינם נחשבים לשולי דיסק. יתכן גירוי או דחיסה של שורשי העצבים והשק הדוראלי עקב נפח החומר הפרוע המוביל לכאב. כאשר זה מתרחש באזור המותני, זה מכונה באופן קלאסי סיאטיקה. מצב זה מוזכר עוד מימי קדם אם כי קשר בין פריצת דיסק לסכיאטיקה נוצר רק ב-20th מֵאָה. פריצת דיסק היא אחת האבחנות השכיחות ביותר שנראות בעמוד השדרה עקב שינויים ניווניים והיא הסיבה השכיחה ביותר לניתוחי עמוד השדרה.
סיווגים של פריצת דיסק
ישנם סיווגים רבים לגבי פריצת דיסק בין חולייתי. בפריצת דיסק מוקדית, יש תזוזה מקומית של חומר הדיסק במישור האופקי או הצירי. בסוג זה מעורבים רק פחות מ-25% מהיקף הדיסק. בפריצת דיסק רחבה, כ-25-50% מהיקף הדיסק הוא פריצת. בליטת הדיסק היא כאשר 50 - 100% מחומר הדיסק נמשך מעבר לגבולות הרגילים של החלל הבין חולייתי. זה לא נחשב לסוג של פריצת דיסק. יתר על כן, העיוותים של הדיסק הבין חולייתי הקשורים למקרים חמורים של עקמת וספונדילוליסטזיס אינם מסווגים כפריצה אלא שינויים אדפטיביים של קו המתאר של הדיסק עקב העיוות הסמוך.
בהתאם לקווי המתאר של החומר שנעקר, ניתן לסווג את פריצת הדיסקים עוד יותר כבליטות ואקסטרוזיות. בבליטת דיסק, המרחק הנמדד בכל מישור הכולל את קצוות חומר הדיסק מעבר לחלל הדיסק הבין חולייתי (המידה הגבוהה ביותר נלקחת) נמוך מהמרחק שנמדד באותו מישור בין קצוות הבסיס.
הדמיה יכולה להראות את תזוזת הדיסק כבליטה על החתך האופקי וכשחול על הקטע הסגיטלי בשל העובדה שהרצועה האורכית האחורית מכילה את חומר הדיסק שנעקר מאחור. אז יש להתייחס לפריצה כאקסטרוזיה. לפעמים פריצת הדיסק הבין-חולייתית יכולה להתרחש בכיוון הגולגולת או האנכי באמצעות פגם בפלטות הקצה של גוף החוליה. סוג זה של פריצה ידוע כפריצה תוך חולייתית.
ניתן גם לחלק את בליטת הדיסק לשתי בליטות מוקדיות ובליטות רחבות בסיס. בבליטה מוקדית, פריצת הדיסק היא פחות מ-25% מהיקף הדיסק בעוד שבבליטה רחבה, פריצת הדיסק מורכבת מ-25-50% מהיקף הדיסק.
בשחול דיסק, מאובחן אם אחד משני הקריטריונים הבאים מתקיים. הראשון הוא; שהמרחק הנמדד בין קצוות חומר הדיסק שנמצא מעבר לחלל הדיסק הבין חולייתי גדול מהמרחק שנמדד באותו מישור בין קצוות הבסיס. השני הוא; שהחומר בחלל הדיסק הבין חולייתי וחומר מעבר למרחב הדיסק הבין חולייתי הוא בעל חוסר המשכיות.
ניתן לאפיין זאת עוד יותר כ-sequestrated שהוא תת-סוג של הדיסק שחולץ. זה נקרא נדידת דיסק כאשר חומר דיסק נדחק מאתר האקסטרוזיה מבלי לשקול אם יש המשכיות של דיסק או לא. מונח זה שימושי בפירוש אופני הדמיה מכיוון שלעתים קרובות קשה להראות המשכיות בהדמיה.
ניתן לסווג עוד יותר את פריצת הדיסק הבין חולייתי כדיסקים מכילים ודיסקים שאינם מוגבלים. המונח דיסק מכיל משמש להתייחסות לשלמות של הטבעת הפריפריאלית פיברוסיס המכסה את פריצת הדיסק הבין חולייתי. כאשר מזריקים נוזלים לדיסק הבין חולייתי, הנוזל אינו זולג לתעלת החוליה בפריצות שמכילות.
לפעמים יש קטעי דיסק עקורים המתאפיינים כחופשיים. עם זאת, לא צריכה להיות המשכיות בין חומר הדיסק לבין השבר לבין הדיסק הבין-חולייתי המקורי כדי שייקרא שבר חופשי או מודח. בדיסק נדוד ובקטע נדוד, יש שחול של חומר דיסק דרך הפתח בטבעת הפיברוסיס עם עקירה של חומר הדיסק הרחק מהטבעת.
למרות שחלק מהפרגמנטים שהועברו יכולים להיות מסודרים, המונח הגירה אומר רק למיקום וזה לא מתייחס להמשכיות של הדיסק. ניתן לתאר עוד יותר את חומר הדיסק הבין חולייתי שנעקר בהתייחס לרצועה האורכית האחורית כתת-ממברנה, תת-קפסולה, תת-קפסלית, ליגמנטלית נוספת, טרנסליגמנטלית, תת-קפסולה ומחוררת.
תעלת עמוד השדרה יכולה להיפגע גם מפריצת דיסק בין חולייתית. פשרה זו של התעלה יכולה להיות מסווגת גם כקלה, בינונית וחמורה בהתאם לאזור שנפגע. אם התעלה באותו קטע נפגעת רק פחות משליש, היא נקראת קלה ואילו אם היא נפגעת רק פחות משני שליש ויותר משליש היא נחשבת בינונית. בפשרה חמורה, יותר משני שלישים מתעלת השדרה מושפעת. עבור המעורבות הפורמינלית, ניתן ליישם את אותה מערכת דירוג.
ניתן למנות את החומר שנעקר לפי המיקום שהם נמצאים במישור הצירי מהמרכז לאזור הרוחבי הימני. הם מכונים כמרכזיים, מרכזיים ימניים, תת מפרקים ימניים, פורמינליים ימניים וחוץ פורמינליים ימניים. ניתן לסווג עוד יותר את הרכב חומר הדיסק הבין חולייתי שנעקר כגז, נוזלי, מיובש, מצולק, מסוייד, מאובן, גרמי, גרעיני וסחוס.
לפני שנלך לפרטים כיצד לאבחן ולטפל בפריצת דיסק בין חולייתית, הבה נבדיל כיצד פריצת דיסק צווארית שונה מבלט מותני שכן הם האזורים השכיחים ביותר לעבור פריצה.
פריצת דיסק צווארי לעומת פריצת דיסק חזה מול פריצת דיסק מותני
פריצת דיסק מותני היא הסוג הנפוץ ביותר של פריצת בעמוד השדרה, המהווה כ-90% מהכלל. עם זאת, פריצת דיסק צווארית יכולה להתרחש גם אצל כעשירית מהחולים. ההבדל הזה נובע בעיקר מהעובדה שבעמוד השדרה המותני יש יותר לחץ בגלל העומס המוגבר. יתר על כן, יש לו חומר דיסק בין חולייתי גדול יחסית. האתרים הנפוצים ביותר של פריצת דיסק בין חולייתית באזור המותני הם L 5 – 6, באזור צוואר הרחם בין C7, ובאזור בית החזה T12.
פריצת דיסק צווארית יכולה להתרחש באופן שכיח יחסית מכיוון שעמוד השדרה הצווארי משמש כנקודת ציר לראש והוא אזור פגיע לטראומה ולכן מועד לנזק בדיסק. פריצת דיסק חזה מתרחשת לעתים רחוקות יותר מכל אחד מהשניים. זאת בשל העובדה שחוליות החזה מחוברות לצלעות ולכלוב בית החזה מה שמגביל את טווח התנועה בעמוד השדרה החזי בהשוואה לדיסקים הצוואריים והמותניים בעמוד השדרה. עם זאת, פריצת דיסק בין חולייתית החזה עדיין יכולה להתרחש.
פריצת דיסק צווארית גורמת לכאבי צוואר, כאבים בכתפיים, כאבים המקרינים מהצוואר אל הזרוע, עקצוצים וכו'. פריצת דיסק מותנית יכולה לגרום באופן דומה לכאבי גב תחתון וכן לכאב, עקצוץ, חוסר תחושה וחולשת שרירים הנראים בחלק התחתון. גפיים. פריצת דיסק חזה עלולה לגרום לכאבים בגב העליון המקרינים לפלג הגוף העליון.
אֶפִּידֶמִיוֹלוֹגִיָה
למרות שפריצת דיסק יכולה להופיע בכל קבוצות הגיל, היא מתרחשת בעיקר בין העשור הרביעי לחמישי לחיים עם הגיל הממוצע של 37 שנים. היו דיווחים שמעריכים את השכיחות של פריצת דיסק בין-חולייתית ל-2-3% מהאוכלוסייה הכללית. זה נפוץ יותר אצל גברים מעל גיל 35 עם שכיחות של 4.8% ואילו אצל נשים נתון זה הוא בסביבות 2.5%. בשל שכיחותה הגבוהה, היא נחשבת לבעיה עולמית שכן היא קשורה גם למוגבלות משמעותית.
גורמי סיכון
ברוב המקרים, פריצת דיסק מתרחשת עקב תהליך ההזדקנות הטבעי של הדיסק הבין חולייתי. עקב ניוון הדיסק, כמות המים שנראתה בעבר בדיסק הבין חולייתי מתייבשת מה שמוביל להתכווצות הדיסק עם היצרות החלל הבין חולייתי. שינויים אלה נראים באופן ניכר במחלת דיסק ניוונית. בנוסף לשינויים הדרגתיים אלו הנובעים מבלאי רגיל, גורמים נוספים עשויים גם הם לתרום להגברת הסיכון לפריצת דיסק בין חולייתית.
עודף משקל עלול להגביר את העומס על עמוד השדרה ולהגביר את הסיכון לפריצות. גם חיים בישיבה יכולים להגביר את הסיכון ולכן מומלץ אורח חיים פעיל במניעת מצב זה. יציבה לא נכונה בעמידה, ישיבה, ובעיקר נהיגה ממושכת עלולה להעמיס על הדיסקים הבין חולייתיים עקב רטט נוסף ממנוע הרכב המוביל למיקרוטראומה ולסדקים בדיסק. העיסוקים הדורשים כיפוף, פיתול, משיכה והרמה מתמידים יכולים להעמיס על הגב. טכניקות לא נכונות להרמת משקולות הן אחת הסיבות העיקריות.
כאשר משתמשים בשרירי הגב בהרמת חפצים כבדים במקום הרמה עם הרגליים ופיתול בזמן ההרמה עלולים להפוך את הדיסקים המותניים לפגיעים יותר לפריצות. לכן יש לייעץ למטופלים תמיד להרים משקולות עם הרגליים ולא עם הגב. חשבו שעישון מגביר את פריצת הדיסק על ידי הפחתת אספקת הדם לדיסק הבין חולייתי המוביל לשינויים ניווניים של הדיסק.
למרות שלעיתים קרובות מניחים שהגורמים לעיל הם הגורמים לפריצת דיסק, כמה מחקרים הראו שההבדל בסיכון קטן מאוד כאשר הושוו אוכלוסייה מסוימת זו לקבוצות הביקורת של האוכלוסייה הרגילה.
נעשו מספר סוגים של מחקרים על נטייה גנטית ופריצת דיסק בין חולייתית. חלק מהגנים המעורבים במחלה זו כוללים קולטן ויטמין D (VDR) שהוא גן המקודד לפוליפפטידים של קולגן חשוב הנקרא קולגן IX (COL9A2).
גן נוסף הנקרא גן האגרקן האנושי (AGC) מעורב גם הוא מכיוון שהוא מקודד לפרוטאוגליקנים שהוא החלבון המבני החשוב ביותר שנמצא בסחוס. הוא תומך בתפקוד הביוכימי והמכני של רקמת הסחוס ומכאן שכאשר גן זה פגום, הוא יכול לגרום לאדם לפריצת דיסק בין חולייתית.
מלבד אלו, ישנם גנים רבים אחרים שנחקרים עקב הקשר בין פריצת דיסק כגון מטריצה מטאלופרוטאינז (MMP) חלבון סחוס בשכבת ביניים, טרומבוספונדין (THBS2), קולגן 11A1, פחמימות סולפוטרנספראז ואספרין (ASPN). הם עשויים גם להיחשב כסמני גנים פוטנציאליים למחלת דיסק מותני.
פתוגנזה של סיאטיקה ופריצת דיסק
הכאב הסיאטי מקורו בגרעין הפולפוסוס המוחץ שגרם לתופעות שונות. זה יכול לדחוס ישירות את שורשי העצבים המובילים לאיסכמיה או בלעדיה, לעורר באופן מכני את קצות העצבים של החלק החיצוני של הטבעת הסיבית ולשחרר חומרים דלקתיים המעידים על מקורו הרב-פקטורי. כאשר פריצת הדיסק גורמת לדחיסה מכנית של שורשי העצבים, קרום העצב רגיש לכאב וגירויים אחרים עקב איסכמיה. הוכח כי בשורשי עצב רגישים ונפגעים, הסף לרגישות נוירונית הוא בסביבות מחצית מזה של שורש עצב רגיל ולא פגוע.
חדירת התאים הדלקתיים שונה בדיסקים מחולצים ובדיסקים שאינם מחולצים. בדרך כלל, בדיסקים שאינם מחולצים, הדלקת פחותה. פריצת הדיסק המחולצת גורמת לקרע של הרצועה האורכית האחורית אשר חושפת את החלק הפורץ למצע כלי הדם של החלל האפידורלי. מאמינים שמקורם של תאים דלקתיים מכלי דם אלו הממוקמים בחלק החיצוני ביותר של הדיסק הבין חולייתי.
תאים אלו עשויים לסייע בהפרשת חומרים הגורמים לדלקת ולגירוי של שורשי העצבים הגורמים לכאב סיאטי. לכן, פריצות שחולצות נוטות יותר לגרום לכאב ולפגיעה קלינית מאשר אלה שמכילות. בפריצות מכילות, ההשפעה המכנית היא השולטת בעוד שבדיסקים הבלתי מוגבלים או המוחלטים ההשפעה הדלקתית היא השולטת.
פריצת דיסק קלינית ומה לחפש בהיסטוריה
התסמינים של פריצת הדיסק יכולים להשתנות במידה רבה בהתאם למיקום הכאב, סוג הפריצה והפרט. לכן, ההיסטוריה צריכה להתמקד בניתוח התלונה העיקרית בין התסמינים הרבים האחרים.
התלונה העיקרית יכולה להיות כאבי צוואר בפריצת דיסק צווארי ויכולים להיות כאבים מופנים בזרועות, בכתפיים, בצוואר, בראש, בפנים ואפילו באזור הגב התחתון. עם זאת, הוא מכונה לרוב האזור הבין-שכפי. הקרנת הכאב יכולה להתרחש בהתאם לרמת הפריצה המתרחשת. כאשר שורשי העצבים של אזור צוואר הרחם מושפעים ונדחסים, יכולים להיות שינויים תחושתיים ומוטוריים עם שינויים ברפלקסים.
הכאב המתרחש עקב דחיסת שורש העצב נקרא כאב רדיקולרי וניתן לתאר אותו כעמוק, כואב, שורף, עמום, כואב וחשמלי תלוי אם יש בעיקר חוסר תפקוד מוטורי או חוסר תפקוד חושי. בגפה העליונה, הכאב הרדיקולרי יכול לעקוב אחר דפוס דרמטומי או מיוטומלי. רדיקולופתיה בדרך כלל אינה מלווה בכאבי צוואר. יכולים להיות סימפטומים חד צדדיים כמו גם דו צדדיים. תסמינים אלו יכולים להחמיר על ידי פעילויות המגבירות את הלחץ בתוך הדיסקים הבין חולייתיים כגון תמרון Valsalva והרמה.
נהיגה יכולה גם להחמיר את הכאבים עקב פריצת דיסק עקב לחץ בגלל רטט. כמה מחקרים הראו שעומס זעזועים ולחץ כתוצאה מרטט עלולים לגרום לכוח מכני להחמיר פריצות קטנות, אך ליציבה מכווצת לא הייתה השפעה. באופן דומה, פעילויות המפחיתות לחץ תוך-דיסקאלי יכולות להפחית את התסמינים כמו שכיבה.
התלונה העיקרית בפריצת דיסק מותני היא כאבי גב תחתון. תסמינים קשורים אחרים יכולים להיות כאבים בירך, בישבן ובאזור האנוגניטלי שיכול להקרין לכף הרגל והבוהן. העצב העיקרי המושפע באזור זה הוא העצב הסיאטי הגורם לסכיאטיקה והתסמינים הנלווים אליו כגון כאבים עזים בישבן, כאבי רגליים, חולשת שרירים, חוסר תחושה, פגיעה בתחושה, תחושת חום וצריבה או עקצוץ ברגליים, חוסר תפקוד בהליכה. , פגיעה ברפלקסים, בצקת, דיססטזיה או פרסטזיה בגפיים התחתונות. עם זאת, סיאטיקה יכולה להיגרם מסיבות אחרות מלבד פריצות כמו גידולים, זיהום או חוסר יציבות שיש לשלול לפני שמגיעים לאבחנה.
פריצת הדיסק יכולה להידחס גם על עצב הירך ועלולה לגרום לתסמינים כמו חוסר תחושה, תחושת עקצוץ באחת או בשתי הרגלים ותחושת צריבה ברגליים ובירכיים. בדרך כלל, שורשי העצבים שנפגעים בפריצות באזור המותני הם אלו היוצאים מתחת לדיסק הבין חולייתי. נהוג לחשוב שרמת הגירוי בשורש העצבים קובעת את התפלגות הכאבים ברגליים. בפריצות ברמת החוליה המותנית השלישית והרביעית, הכאב עלול להקרין לירך הקדמית או למפשעה. ברדיקולופתיה ברמה של החוליה המותנית החמישית, הכאב עלול להופיע באזור הירך הצידית והקדמית. בפריצות בגובה העצה הראשונה עלולים להופיע הכאבים בחלק התחתון של כף הרגל והשוק. תיתכן גם חוסר תחושה ותחושת עקצוץ באותו אזור הפצה. ייתכן שלא ניתן יהיה לזהות את החולשה בשרירים אם הכאב חמור מאוד.
בעת שינוי תנוחות החולה משוחרר לרוב מכאבים. שמירה על תנוחת שכיבה עם רגליים מורמות יכולה לשפר את הכאב. ניתן להביא להקלה קצרה בכאבים על ידי הליכות קצרות בזמן הליכות ארוכות, עמידה ממושכת וישיבה ממושכת כמו בנהיגה יכולים להחמיר את הכאב.
פריצת הדיסק הצידית נראית בבקעות פורמינאליות וחוץ-פורמינליות ויש להן מאפיינים קליניים שונים מאלה של פריצת דיסק מדיאלית הנראית בבקעות תת מפרקיות ומרכזיות. פריצות הדיסק הבין חולייתיות הרוחביות יכולות בהשוואה לבקעות מדיאליות לגרות באופן ישיר יותר ולדחוס באופן מכני את שורשי העצבים היוצאים ואת הגנגלים של שורש הגב הממוקמים בתוך תעלת עמוד השדרה המצומצמת.
לכן, פריצת לרוחב נראית בתדירות גבוהה יותר בגיל מבוגר עם יותר כאבים רדיקליים וחסרים נוירולוגיים. יש גם כאבי רגליים מקרינים יותר ובלטות דיסק בין חולייתיות במספר רמות בקבוצות הצדדיות בהשוואה לפריצות דיסק מדיאליות.
פריצת הדיסק באזור החזה עשויה שלא להופיע עם כאבי גב כלל. במקום זאת, ישנם תסמינים דומיננטיים עקב כאב מופנה בבית החזה עקב גירוי עצבים. יכולים להיות גם כאבים דומיננטיים בגוף שעוברים לרגליים, תחושת עקצוץ וחוסר תחושה באחת או בשתי הרגליים, חולשת שרירים וספסטיות של אחת או שתי הרגליים עקב רפלקסים מוגזמים.
על הרופא לדאוג למצגים לא טיפוסיים מכיוון שיכולות להיות אבחנות מבדלת אחרות. יש לברר את הופעת התסמינים כדי לקבוע אם המחלה היא אקוטית, תת-חריפה או כרונית. יש לברר היסטוריה רפואית מהעבר בפירוט כדי לא לכלול תסמיני דגל אדום כגון כאב המתרחש בלילה ללא פעילות שניתן לראות בדחיסת ורידי האגן, וכאב לא מכני אשר עשוי להיראות בגידולים או זיהומים.
אם יש ליקוי נוירולוגי מתקדם, עם מעורבות של המעי ושלפוחית השתן, זה נחשב למקרה חירום נוירולוגי ונחקר בדחיפות מכיוון שעלולה להופיע תסמונת cauda equine שאם לא מטופלת, עלולה להוביל לחסר נוירולוגי קבוע.
קבלת היסטוריה מפורטת חשובה לרבות עיסוקו של המטופל שכן חלק מהפעילויות בעבודה עשויות להחמיר את הסימפטומים של המטופל. יש להעריך את המטופל לגבי הפעילויות שהוא יכול לעשות או לא יכול לעשות.
אבחנה מבדלת
- מחלת דיסק ניוונית
- כאב מכני
- כאב מיופשיאלי המוביל להפרעות תחושתיות ולכאב מקומי או מופנה
- המטומה
- ציסטה המובילה לליקויים מוטוריים מדי פעם ולהפרעות תחושתיות
- Spondylosis או Spondylolisthesis
- דיסקיטיס או אוסטאומיאליטיס
- ממאירות, נוירינומה או נגע המוני הגורם לאטרופיה של שרירי הירך, glutei
- היצרות בעמוד השדרה נראית בעיקר באזור המותני עם כאבי גב תחתון קלים, ליקויים מוטוריים וכאבים באחת או בשתי הרגליים.
- מורסה אפידורלית יכולה לגרום לתסמינים הדומים לכאב רדיקולרי הכולל פריצת דיסק בעמוד השדרה
- מפרצת אבי העורקים שעלולה לגרום לכאבי גב תחתון וכאבי רגליים עקב דחיסה יכולה גם להיקרע ולהוביל להלם דימומי.
- לימפומה של הודג'קין בשלבים מתקדמים עלולה להוביל לנגעים תופסי מקום בעמוד השדרה המובילים לתסמינים כמו זה של פריצת דיסק בין חולייתי
- גידולים
- אנדומטריוזיס של האגן
- היפרטרופיה של פן
- שוואנומה של שורש עצב מותני
- זיהום בהרפס זוסטר גורם לדלקת יחד עם שורשי העצבים הסיאטיים או הלומבוסקראליים
בדיקה בפריצת דיסק
יש צורך בבדיקה גופנית מלאה כדי לאבחן פריצת דיסק בין-חולייתית ולא לכלול אבחנות מבדלת חשובות אחרות. יש לבדוק את טווחי התנועה אך עשוי להיות מתאם לקוי עם פריצת דיסק שכן הוא מופחת בעיקר בחולים קשישים עם מחלה ניוונית ובשל מחלות מפרקים.
לעתים קרובות יש צורך בבדיקה נוירולוגית מלאה. זה אמור לבדוק חולשת שרירים וחולשה חושית. על מנת לזהות חולשת שרירים בשרירי הבוהן הקטנות, ניתן לבקש מהמטופל ללכת על קצות האצבעות. ניתן לבדוק את חוזק השריר גם על ידי השוואת החוזק לזה של הרופא. יתכן אובדן חושים דרמטומי המצביע על מעורבות שורש העצב המתאים. הרפלקסים עשויים להיות מוגזמים או לפעמים אפילו נעדרים.
ישנם תמרוני בדיקה נוירולוגיים רבים המתוארים ביחס לפריצת דיסק בין-חולייתית כגון סימן ברגרט, היפוך השלט, סימן ריבאונד של Lasegue, סימן דיפרנציאלי של Lasegue, סימן מנדל בכטרעוו, סימן דיירל בשתי הרגליים או בדיקת מילגרם, ובדיקת כף הרגל או פאג'רסטג'ין. עם זאת, כל אלה מבוססים על בדיקת מתח שורש העצב הסיאטי על ידי שימוש באותם עקרונות בבדיקת הרמת רגל ישרה. בדיקות אלו משמשות למצבים ספציפיים כדי לזהות הבדלים עדינים.
כמעט כולם תלויים בכאב המקרין במורד הרגל ואם הוא מופיע מעל הברך מניחים שזה נובע מנגע דחיסה עצבי ואם הכאב יורד מתחת לברך, זה נחשב כתוצאה מהדחיסה של שורש העצב הסיאטי. לאיתור פריצת דיסק מותני, הבדיקה הרגישה ביותר נחשבת כמקרינה כאב המתרחש לאורך הרגל עקב פרובוקציה.
בבדיקת הרמת רגל ישרה הנקראת גם סימן ה-Lasegue, המטופל נשאר על הגב ושומר על רגליים ישרות. לאחר מכן הרופא מרים את הרגליים על ידי כיפוף הירך תוך שמירה על הברך ישרה. זווית שבה המטופל חש כאב יורד ברגל מתחת לברך מצוינת. באדם בריא רגיל, המטופל יכול לכופף את הירך ל-80-90? בלי שום כאב או קושי.
עם זאת, אם הזווית היא רק 30 -70? מעלות, זה מרמז על פריצת דיסק בין-חולייתי מותני ברמות שורש העצב L4 עד S1. אם זווית כיפוף הירך ללא כאב היא פחות מ-30 מעלות, זה בדרך כלל מצביע על גורמים אחרים כמו גידול של אזור העכוז, אבצס של העכוז, ספונדילוליסטזיס, שחול דיסק ובליטה, השפעת חולה ודלקת חריפה של הדורה מאטר. אם כאב עם כיפוף הירך מתרחש ביותר מ-70 מעלות, ייתכן שהדבר נובע מהידוק של השרירים כגון gluteus maximus ו-Hamstrings, מתיחות של הקפסולה של מפרק הירך, או פתולוגיה של מפרקי העצים או מפרקי הירך.
ניתן להשתמש בבדיקת הרמת רגל ישרה הפוכה או בדיקת הארכת ירך לבדיקת נגעים מותניים גבוהים יותר על ידי מתיחת שורשי העצבים של עצב הירך הדומה לבדיקת הרמת רגל ישרה. בעמוד השדרה הצווארי, על מנת לזהות היצרות של הנקבים, מתבצעת בדיקת הספורלינג ואינה ספציפית לפריצת דיסק בין חולייתית צווארית או למתח של שורשי העצבים. בדיקת Kemp היא הבדיקה המקבילה באזור המותני לגילוי היצרות פורמינאלית. סיבוכים הנובעים מפריצת הדיסק כוללים בדיקה מדוקדקת של אזור הירך, בדיקה דיגיטלית של פי הטבעת ויש צורך בבדיקה אורוגניטלית.
חקירת פריצת דיסק
לאבחון של פריצת דיסק בין-חולייתית, ניתן להשתמש בבדיקות אבחנתיות כגון הדמיית תהודה מגנטית (MRI), טומוגרפיה ממוחשבת (CT), מיאלוגרפיה ורדיוגרפיה רגילה, לבד או בשילוב עם שיטות הדמיה אחרות. גילוי אובייקטיבי של פריצת דיסק חשוב מכיוון שרק לאחר ממצא כזה אפילו נשקלת ההתערבות הכירורגית. בדיקות ביוכימיות בסרום כגון רמת אנטיגן ספציפי לערמונית (PSA), ערך פוספטיזציה אלקליין, קצב שקיעת אריתרוציטים (ESR), ניתוח שתן עבור חלבון בנס ג'ונס, רמת גלוקוז בסרום ואלקטרופורזה של חלבון בסרום עשויות להיות נחוצות גם בנסיבות ספציפיות המונחות על ידי ההיסטוריה. .
הדמיית תהודה מגנטית (MRI)
MRI נחשב לשיטת ההדמיה הטובה ביותר בחולים עם היסטוריה וממצאי בדיקה גופנית המעידים על פריצת דיסק מותני הקשורה לרדיקולופתיה על פי הנחיות North American Spinal Society בשנת 2014. האנטומיה של פריצת הגרעין הפולפוסוס והקשרים הקשורים שלו עם הרקמה הרכה בסמוך. ניתן לתחם אזורים בצורה מעולה על ידי MRI באזורי צוואר הרחם, החזה והלומבוסקראלי. מעבר לגבולות הטבעת, ניתן לראות את גרעין הפריצה כהבלטה מוקדית ואסימטרית של חומר דיסק ב-MRI.
בתמונות משוקללות של T2 sagittal, הטבעת האחורית נתפסת בדרך כלל כאזור בעוצמת אות גבוהה עקב קרע טבעתי רדיאלי הקשור לפריצת הדיסק למרות שהגרעין הפרוע הוא עצמו היפואינטנסיבי. הקשר בין הגרעין המנוון לבין היבטים מנוונים עם שורשי העצבים היוצאים דרך הנקבים העצביים מוגדרים היטב בתמונות סגיטליות של MRI. ניתן להבחין בין שברים חופשיים של הדיסק הבין חולייתי גם לתמונות MRI.
ייתכנו סימנים קשורים של פריצת דיסק בין-חולייתי ב-MRI כגון קרעים רדיאליים על הטבעת פיברוזוס שגם הוא סימן למחלת דיסק ניוונית. יתכנו סימנים נוספים כגון אובדן גובה הדיסק, טבעות בולטות ושינויים בפלטות הקצה. סימנים לא טיפוסיים עשויים להיראות גם עם MRI כגון מיקומי דיסק לא תקינים, ונגעים הממוקמים לחלוטין מחוץ לחלל הדיסק הבין חולייתי.
MRI יכול לזהות חריגות בדיסקים הבין חולייתיים עדיפה על שיטות אחרות, למרות שהדמיית העצמות שלו היא קצת פחות נחותה. עם זאת, ישנן מגבלות ב-MRI בחולים עם מכשירי שתלים מתכתיים כגון קוצבי לב מכיוון שהשדה האלקטרומגנטי עלול להוביל לתפקוד לא תקין של הקוצבים. בחולים עם קלסטרופוביה, זה עלול להפוך לבעיה ללכת לתעלה הצרה כדי להיסרק על ידי מכשיר ה-MRI. למרות שחלק מהיחידות מכילות MRI פתוח, יש לו פחות כוח מגנטי ולכן משרטט הדמיה פחות איכותית.
זו בעיה גם בילדים וחולים חרדים שעוברים MRI מכיוון שאיכות תמונה טובה תלויה בכך שהמטופל נשאר בשקט. הם עשויים לדרוש הרגעה. הניגוד המשמש ב-MRI שהוא גדוליניום יכול לגרום לפיברוזיס מערכתית נפרוגני בחולים עם מחלת כליות קיימת. MRI נמנע בדרך כלל בהריון במיוחד במהלך 12 השבועות הראשונים למרות שלא הוכח קלינית כמסוכן לעובר. MRI אינו שימושי במיוחד כאשר גידול מכיל סידן ובהבחנה בין נוזל בצקת לרקמת הגידול.
טומוגרפיה ממוחשבת (CT)
סריקת CT נחשבת גם לשיטה טובה נוספת להערכת פריצת דיסק בעמוד השדרה כאשר MRI אינו זמין. כמו כן, מומלץ כבדיקת קו ראשון בחולים לא יציבים עם דימום חמור. סריקת CT עדיפה על מיאלוגרפיה אם כי כאשר השניים משולבים, היא עדיפה על שניהם. סריקות CT יכולות להראות הסתיידות בצורה ברורה יותר ולפעמים אפילו גזים בתמונות. על מנת להגיע לאיכות הדמיה מעולה, יש למקד את ההדמיה במקום הפתולוגיה ולבצע חתכים דקים כדי לקבוע טוב יותר את היקף הפריעה.
עם זאת, סריקת CT קשה לשימוש בחולים שכבר עברו פרוצדורות כירורגיות לכריתת למינקטומיות מכיוון שנוכחות של רקמת צלקת ופיברוזיס גורמת לזיהוי המבנים קשה אם כי שינויים גרמיים ועיוות במעטפת העצבים מועילים בביצוע האבחנה.
ניתן לזהות את פריצת הדיסקים הבין חולייתיים בדיסק הצווארי על ידי לימוד התהליך הבלתי נסתר. הוא מוקרן בדרך כלל לאחור ולרוחב לדיסקים הבין-חולייתיים ולמעלה לגופי החוליות. התהליך הבלתי-צינאטי עובר טרשת, והיפרטרופיה כאשר יש קשר לא תקין בין התהליך הבלתי-צינתי לבין מבנים סמוכים כפי שניתן לראות במחלת דיסק ניוונית, היצרות חלל הדיסק הבין-חולייתי ובלאי כללי.
מיאלופתיה יכולה להתרחש כאשר תעלת עמוד השדרה מושפעת עקב מחלת דיסק. באופן דומה, כאשר נקבים עצביים מעורבים, מתרחשת רדיקולופתיה. אפילו פריצות דיסק ובליטות קטנות עלולות לגרום לפגיעה בשק הדוראלי מכיוון שחלל האפידורלי הצווארי מצטמצם באופן טבעי. לדיסקים הבין חולייתיים יש הנחתה קצת יותר גדולה מהשק המאופיין בסריקת ה-CT.
באזור בית החזה, בדיקת CT יכולה לאבחן פריצת דיסק בין חולייתית בקלות בשל העובדה שיש כמות מוגברת של סידן שנמצאת בדיסקים החזה. לרוחב לשק הדורלי, ניתן לראות את חומר פריצת הדיסק ב-CT כמסה מוגדרת בבירור המוקפת בשומן אפידורלי. כאשר יש חוסר בשומן אפידורלי, הדיסק מופיע כמסה מוחלשת יותר בהשוואה לסביבה.
צִלוּמֵי רֶנטגֵן
אין צורך ברדיוגרפיה רגילה באבחון פריצת הדיסקים הבין חולייתיים, מכיוון שצילומי רנטגן רגילים אינם יכולים לזהות את הדיסק ולכן משמשים לשלילת מצבים אחרים כגון גידולים, זיהומים ושברים.
במיאלוגרפיה, ייתכן שיש עיוות או תזוזה של שק הטקלי מלא הניגוד החוץ-דוראלי הנראה בפריצת הדיסק. יתכנו גם מאפיינים בעצב הפגוע כמו בצקת, הרמה, סטייה וכריתת שורש העצב הנראים בתמונת המיאלוגרפיה.
דיסקוגרפיה
בשיטת הדמיה זו, חומר הניגוד מוזרק לדיסק על מנת להעריך את מורפולוגיה של הדיסק. אם מתרחש כאב בעקבות הזרקה הדומה לכאב הדיסקוגני, זה מצביע על כך שדיסק זה הוא מקור הכאב. כאשר בדיקת CT מתבצעת גם מיד לאחר הדיסקוגרפיה, מועיל להבדיל בין השינויים האנטומיה והפתולוגיים. עם זאת, מאחר ומדובר בהליך פולשני, ניתן לציין אותו רק בנסיבות מיוחדות כאשר MRI ו-CT לא הצליחו לחשוף את האטיולוגיה של כאבי גב. יש לו מספר תופעות לוואי כגון כאבי ראש, דלקת קרום המוח, נזק לדיסק, דיסקיטיס, דימום תוך-תיקלי וכאב מוגבר.
טיפול בפריצת דיסק
הטיפול צריך להיות פרטני בהתאם למטופל דרך ההיסטוריה, הבדיקה הגופנית וממצאי החקירה האבחנתית. ברוב המקרים, החולה משתפר בהדרגה ללא צורך בהתערבות נוספת תוך כ-3-4 חודשים. לכן, המטופל זקוק רק לטיפול שמרני במהלך פרק זמן זה. מסיבה זו, ישנם טיפולים לא יעילים רבים שהופיעו על ידי ייחוס הפתרון הטבעי של הסימפטומים לטיפול זה. לכן, טיפול שמרני צריך להיות מבוסס ראיות.
טיפול שמרני
מאחר שלפריצת הדיסק יש מהלך שפיר, מטרת הטיפול היא לעורר את התאוששות התפקוד הנוירולוגי, להפחית כאבים ולהקל על חזרה מוקדמת לעבודה ולפעילויות היומיומיות. היתרונות הרבים ביותר של הטיפול השמרני הינם עבור מטופלים צעירים יותר עם בקע מבודדים ובמטופלים עם ליקויים נוירולוגיים קלים עקב בקע דיסק קטן.
מנוחה במיטה נחשבת מזמן לאופציה טיפולית בפריצת דיסק. עם זאת, הוכח כי למנוחה אין השפעה מעבר ליום או ליומיים הראשונים. המנוחה במיטה נחשבת לא יעילה לאחר פרק זמן זה.
על מנת להפחית את הכאב, ניתן להשתמש בתרופות נוגדות דלקת לא סטרואידיות דרך הפה כגון איבופרופן ונפרוקסן. זה יכול להקל על הכאב על ידי הפחתת דלקת הקשורה לעצב המודלק. ניתן להשתמש גם במשככי כאבים כגון פרצטמול למרות שאין להם את ההשפעה האנטי דלקתית הנראית בתרופות NSAIDs. המינונים והתרופות צריכים להתאים לגיל ולחומרת הכאב במטופל. אם הכאב אינו נשלט על ידי התרופה הנוכחית, על הרופא לעלות שלב אחד בסולם משככי הכאבים של WHO. עם זאת, שימוש ארוך טווח בתרופות NSAID ומשככי כאבים עלול להוביל לבעיות קיבה, כבד וכליות.
על מנת להפחית את הדלקת, שיטות חלופיות אחרות כמו מריחת קרח בתקופה הראשונית ולאחר מכן מעבר לשימוש בחום, ג'לים ושפשופים עשויות לסייע בכאב וגם בעוויתות שרירים. ניתן להשתמש בתרופות להרפיית שרירי הפה גם בהקלה על התכווצויות שרירים. חלק מהתרופות כוללות methocarbamol, carisoprodol ו-cyclobenzaprine.
עם זאת, הם פועלים באופן מרכזי וגורמים לנמנום ולהרגעה בחולים והוא אינו פועל ישירות להפחתת התכווצות שרירים. ניתן לתת קורס קצר של סטרואידים דרך הפה כגון פרדניזולון לתקופה של 5 ימים במשטר הפחתה כדי להפחית את הנפיחות והדלקת בעצבים. זה יכול לספק הקלה מיידית בכאב תוך פרק זמן של 24 שעות.
כאשר הכאב אינו נפתר בצורה מספקת במינונים יעילים מקסימליים, ניתן לשקול את החולה לתת זריקות סטרואידים לחלל האפידורלי. האינדיקציה העיקרית להזרקת סטרואידים לחלל הפרירדיקולרי היא דחיסת דיסק הגורמת לכאב רדיקולרי עמיד לטיפול רפואי קונבנציונלי. נדרשת הערכה מדוקדקת עם סריקת CT או MRI כדי לשלול בזהירות סיבות דיסקיות נוספות לכאב. התוויות נגד לטיפול זה כוללות חולים עם סוכרת, הריון וכיבי קיבה. יש התווית נגד לנקב אפידורל בחולים עם הפרעות קרישה ולכן משתמשים בגישה הפורמינלית בזהירות במידת הצורך.
הליך זה מבוצע בהנחיית פלואורוסקופיה וכולל הזרקת סטרואידים ומשכך כאבים לחלל האפידורלי הסמוך לדיסק הבין-חולייתי הפגוע כדי להפחית את הנפיחות והדלקת של העצבים ישירות במסגרת חוץ. עד 50% מהמטופלים חווים הקלה לאחר ההזרקה, למרות שהיא זמנית והם עשויים להזדקק לזריקות חוזרות במרווחים של 2 שבועיים כדי להשיג את התוצאות הטובות ביותר. אם שיטת טיפול זו מצליחה, ניתן לתת עד 3 זריקות סטרואידים אפידורליות בשנה.
פיזיותרפיה יכולה לעזור למטופל לחזור בקלות לחייו הקודמים אם כי אינו משפר את פריצת הדיסק. הפיזיותרפיסט יכול להדריך את המטופל כיצד לשמור על היציבה, ההליכה וההרמה הנכונות בהתאם ליכולת העבודה, הניידות והגמישות של המטופל.
תרגילי מתיחה יכולים לשפר את גמישות עמוד השדרה בעוד תרגילי חיזוק יכולים להגביר את כוחם של שרירי הגב. הפעילויות שעלולות להחמיר את מצב פריצת הדיסק מוצעות להימנע. הפיזיותרפיה הופכת את המעבר מפריצת דיסק בין-חולייתי לאורח חיים פעיל חלק. ניתן לשמור על משטרי הפעילות הגופנית לכל החיים כדי לשפר את הרווחה הכללית.
אפשרות הטיפול השמרנית היעילה ביותר המבוססת על ראיות היא תצפית והזרקת סטרואידים אפידורליים להקלה על כאבים בטווח הקצר. עם זאת, אם המטופלים רוצים בכך הם יכולים להשתמש בטיפולים הוליסטיים לבחירתם עם דיקור, אקופרסורה, תוספי תזונה וביופידבק למרות שהם אינם מבוססי ראיות. אין גם ראיות המצדיקות את השימוש בגירוי עצבי טרנס חשמלי (TENS) כשיטה לשיכוך כאב.
אם אין שיפור בכאב לאחר מספר חודשים, ניתן לשקול ניתוח ולבחור את המטופל בקפידה לקבלת התוצאה הטובה ביותר האפשרית.
טיפול כירורגי
מטרת הטיפול הניתוחי היא לפרוק את שורשי העצבים ולהפיג את המתח. ישנן מספר אינדיקציות לטיפול כירורגי שהן כדלקמן.
אינדיקציות מוחלטות כוללות תסמונת cauda equina או paresis משמעותי. אינדיקציות יחסיות אחרות כוללות ליקויים מוטוריים גדולים מדרגה 3, סיאטיקה שאינה מגיבה לפחות שישה חודשים של טיפול שמרני, סיאטיקה במשך יותר משישה שבועות, או כאבי שורש עצבים עקב היצרות עצם פורמינלית.
בשנים האחרונות היו דיונים רבים בשאלה האם לטפל בפריצת דיסק בין חולייתי בטיפול שמרני ממושך או טיפול כירורגי מוקדם. מחקרים רבים נעשו בהקשר זה ורובם מראים כי התוצאה הקלינית הסופית לאחר שנתיים זהה למרות שההחלמה מהירה יותר עם ניתוח מוקדם. לכן, מוצע כי ניתוח מוקדם עשוי להתאים מכיוון שהוא מאפשר למטופל לחזור לעבודה מוקדם ובכך הוא כדאי כלכלית.
חלק מהמנתחים עדיין עשויים להשתמש בכריתת דיסק מסורתית למרות שרבים משתמשים בטכניקות כירורגיות זעיר פולשניות במהלך השנים האחרונות. מיקרודיסקטומיה נחשבת לאמצע הדרך בין שני הקצוות. ישנן שתי גישות כירורגיות שנמצאות בשימוש. ניתוחים זעיר פולשניים והליכים מלעוריים הם אלה שנמצאים בשימוש בשל היתרון היחסי שלהם. אין מקום להליך הכירורגי המסורתי המכונה כריתת למינקטומי.
עם זאת, ישנם כמה מחקרים המצביעים על כך שכריתת מיקרודיסקטומיה טובה יותר בגלל היתרונות שלה הן לטווח הקצר והן לטווח הארוך. בטווח הקצר, קיים אורך ניתוח מופחת, דימום מופחת, הקלה בתסמינים וירידה בשיעור הסיבוכים. טכניקה זו הייתה יעילה גם לאחר 10 שנות מעקב ולכן היא הטכניקה המועדפת ביותר גם כעת. המחקרים שבוצעו כדי להשוות בין טכניקה זעיר-פולשנית לבין כריתת מיקרודיסקטומיה הביאו לתוצאות שונות. חלקם לא הצליחו לבסס הבדל משמעותי בעוד שמחקר ביקורת אקראי אחד הצליח לקבוע שכריתת מיקרודיסקטומיה הייתה חיובית יותר.
בכריתת מיקרודיסקטומיה, רק חתך קטן נעשה בעזרת מיקרוסקופ ניתוח והחלק של שבר הדיסק הבין חולייתי שפוגע בעצב מוסר על ידי כריתת המילימינקטומיה. חלק מהעצם מוסר גם כדי להקל על הגישה לשורש העצב ולדיסק הבין חולייתי. משך האשפוז מזערי עם לינת לילה והשגחה בלבד מכיוון שניתן לשחרר את החולה במינימום כאבים והקלה מלאה בתסמינים.
עם זאת, חלק מהמטופלים הלא יציבים עשויים להזדקק לאשפוז ממושך יותר ולפעמים הם עשויים להזדקק לאיחוי ולניתוח פרקים. ההערכה היא שכ-80-85% מהמטופלים שעוברים כריתת מיקרודיסקטומיה מחלימים בהצלחה ורבים מהם מסוגלים לחזור לעיסוקם הרגיל תוך כ-6 שבועות.
קיים דיון האם להסיר חלק גדול משבר הדיסק וריפוי חלל הדיסק או להסיר רק את שבר הפריצה עם פלישה מינימלית לחלל הדיסק הבין חולייתי. מחקרים רבים העלו כי הסרה אגרסיבית של נתחים גדולים מהדיסק עלולה להוביל ליותר כאב מאשר כאשר משתמשים בטיפול שמרני עם 28% לעומת 11.5%. זה עלול להוביל למחלת דיסק ניוונית בטווח הארוך. עם זאת, בטיפול שמרני, קיים סיכון גבוה יותר להישנות של כ-7% בפריצת הדיסק. הדבר עשוי לדרוש ניתוח נוסף כגון ניתוח מפרק וניתוח שיבוצע בעתיד שיוביל למצוקה משמעותית ולעומס כלכלי.
בניתוח זעיר פולשני, המנתח מבצע בדרך כלל חתך זעיר בגב כדי לשים את המרחיבים בקוטר הולך וגדל כדי להגדיל את המנהרה עד שהיא מגיעה לחוליה. טכניקה זו גורמת לטראומה קטנה יותר לשרירים מאשר כשנראה בכריתת מיקרודיסקקטומיה מסורתית. רק חלק קטן מהדיסק מוסר על מנת לחשוף את שורש העצב ואת הדיסק הבין חולייתי. לאחר מכן המנתח יכול להסיר את פריצת הדיסק באמצעות אנדוסקופ או מיקרוסקופ.
לטכניקות כירורגיות זעיר פולשניות אלו יש יתרון גבוה יותר של זיהומים באזור הניתוח הנמוך יותר ואשפוז קצר יותר. הדיסק מפורק באופן מרכזי או כימי או אנזימטי באמצעות אבלציה ואידוי כימופפאין, לייזר או פלזמה (גז מיונן). ניתן גם לפרוק אותו באופן מכני על ידי שימוש בדקומפרסיה לרוחב מלעור או על ידי שאיבה ויניקה עם מכונת גילוח כגון נוקלאוזום. הוכח כי ל-chemopapin השפעות שליליות ובסופו של דבר הופסק. רוב הטכניקות הנ"ל הראו פחות יעילות מאשר פלצבו. כריתה מכוונת היא זו שהראתה הבטחה מסוימת בהיותה יעילה בדומה לכריתת מיקרודיסקקטומיה.
בעמוד השדרה הצווארי מטופלים פריצת הדיסקים הבין חולייתיים מלפנים. הסיבה לכך היא שהפריצה מתרחשת מלפנים והמניפולציה של חוט צוואר הרחם אינה נסבלת על ידי המטופל. פריצת הדיסק הנובעת מהיצרות נקבים והמוגבלת לפורמן הם המקרים היחידים שבהם נשקלת גישה אחורית.
כריתת הדיסק המינימלית היא חלופה לגישה של עמוד השדרה הצווארי הקדמי. עם זאת, יציבות הדיסק הבין חולייתי לאחר ההליך תלויה בדיסק השיורי. כאבי הצוואר יכולים להיות מופחתים באופן משמעותי בעקבות ההליך עקב הסרת הדחיסה הנוירונית, אם כי פגיעה משמעותית יכולה להתרחש עם כאבי צוואר צירי שיוריים. התערבות נוספת לפריצת דיסק צווארית כוללת איחוי בין-גופני צוואר הרחם הקדמי. זה מתאים יותר לחולים עם מיאלופתיה חמורה עם מחלת דיסק ניוונית.
סיבוכים של הניתוח
למרות שהסיכון לניתוח נמוך מאוד, עדיין יכולים להופיע סיבוכים. זיהום לאחר ניתוח הוא אחד הסיבוכים השכיחים ביותר ולכן זקוק להליכי בקרת זיהומים נמרצים יותר בתיאטרון ובמחלקה. במהלך הניתוח, עקב טכניקה כירורגית לקויה, עלול להיווצר נזק עצבי. דליפה דוראלית עלולה להתרחש כאשר פתח בדופן שורש העצב גורם לדליפה של נוזל מוחי שרוחץ את שורשי העצב. ניתן לתקן את הרירית במהלך הניתוח. עם זאת, כאב ראש יכול להתרחש עקב אובדן נוזל מוחי, אך בדרך כלל הוא משתפר עם הזמן ללא נזק שיורי. אם דם סביב שורשי העצבים נקרש לאחר הניתוח, קריש דם זה עלול להוביל לדחיסה של שורש העצב המוביל לכאב רדיקולרי שחווה המטופל בעבר. פריצה חוזרת של הדיסק הבין חולייתי עקב פריצת חומר הדיסק באותו מקום היא סיבוך הרסני שעלול להתרחש לטווח ארוך. זה יכול להיות מנוהל באופן שמרני אבל ניתוח עשוי להיות נחוץ בסופו של דבר.
תוצאות הניתוח
נעשה מחקר מקיף בנוגע לתוצאות של ניתוח פריצת דיסק מותני. בדרך כלל, התוצאות מניתוח מיקרודיסקטומיה טובות. יש יותר שיפור של כאבי רגליים מאשר כאבי גב ולכן ניתוח זה אינו מומלץ למי שסובל מכאבי גב בלבד. חולים רבים משתפרים מבחינה קלינית במהלך השבוע הראשון, אך הם עשויים להשתפר במהלך החודשים הבאים. בדרך כלל, הכאב נעלם בתקופת ההחלמה הראשונית ולאחריו שיפור בחוזק הרגל. לבסוף, מתרחש שיפור התחושה. עם זאת, מטופלים עשויים להתלונן על תחושת חוסר תחושה למרות שאין כאב. ניתן לחדש את הפעילות והעבודה הרגילה במשך מספר שבועות לאחר הניתוח.
טיפולים חדשים
למרות שטיפול שמרני הוא הטיפול המתאים ביותר בטיפול בחולים, סטנדרט הטיפול הנוכחי אינו מתייחס לפתולוגיה הבסיסית של פריצת הדיסקים הבין חולייתיים. ישנם מסלולים שונים המעורבים בפתוגנזה כגון מסלולים דלקתיים, מתווכי חיסון ופרוטאוליטיים.
תפקידם של מתווכים דלקתיים נמצא כעת במחקר והוא הוביל לפיתוח טיפולים חדשים המכוונים למתווכים דלקתיים אלו הגורמים לנזק לשורשי העצבים. הציטוקינים כגון TNF? עוסקים בעיקר בוויסות תהליכים אלו. רגישות הכאב מתווכת על ידי אנטגוניסטים לקולטן סרוטונין ואנטגוניסטים לקולטן ?2 אדרנרגיים.
לכן, טיפולים תרופתיים המכוונים לקולטנים ולמתווכים אלו עשויים להשפיע על תהליך המחלה ולהוביל להפחתת התסמינים. נכון לעכשיו, אנטגוניסטים של ציטוקינים נגד TNF? ו-IL 1? נבדקו. חוסמי קולטנים עצביים כגון sarpogrelate hydrochloride וכו' נבדקו הן במודלים של בעלי חיים והן במחקרים קליניים לטיפול בסכיאטיקה. משנים למחזור התא המכוונים למיקרוגליה שנחשבים ליזום את המפל הדלקתי, נבדקו עם האנטיביוטיקה המגן העצבי מינוציקלין.
יש גם מחקר על עיכוב מסלול NF-kB או חלבון קינאז לאחרונה. בעתיד הטיפול בפריצת הדיסק הבין חולייתי ישתפר הרבה יותר הודות למחקר המתמשך. (הארו, הירוטאקה)
בליטת דיסק ו/או פריצת דיסק היא בעיה בריאותית המשפיעה על הדיסקים הבין חולייתיים שנמצאים בין כל חוליה של עמוד השדרה. למרות שאלו יכולים להתרחש כחלק טבעי של ניוון עם הגיל, טראומה או פציעה כמו גם שימוש יתר חוזר ונשנה עלולים לגרום גם לבליטת דיסק או פריצת דיסק. לדברי אנשי מקצוע בתחום הבריאות, בליטת דיסק ו/או פריצת דיסק היא אחת מהבעיות הבריאותיות הנפוצות ביותר המשפיעות על עמוד השדרה. בליטה של דיסק היא כאשר הסיבים החיצוניים של הטבעת פיברוסיס נעקרים מהשוליים של גופי החוליות הסמוכים. פריצת דיסק היא כאשר חלק מהגרעין הפולפוסוס או כולו בולט דרך הטבעת החיצונית פיברוסיס הקרועה או המוחלשת של הדיסק הבין חולייתי. הטיפול בבעיות בריאות אלו מתמקד בהפחתת התסמינים. אפשרויות טיפול אלטרנטיביות, כגון טיפול כירופרקטי ו/או פיזיותרפיה, יכולות לעזור להקל על התסמינים. ניתן להשתמש בניתוח במקרים של תסמינים חמורים. – ד"ר אלכס Jimenez DC, CCST Insight
אוצר ד"ר אלכס חימנז DC, CCST
הפניות
- אנדרסון, פול א' ועוד. ניסויים מבוקרים אקראיים בטיפול בפריצת דיסק מותני: 1983-2007. Journal Of The American Academy Of Orthopedic Surgeons, כרך 16, מס'. 10, 2008, עמ' 566-573. האקדמיה האמריקאית לכירורגים אורטופדיים, doi:10.5435/00124635-200810000-00002.
- Fraser I (2009) סטטיסטיקה על טיפול בבית חולים בארצות הברית. הסוכנות למחקר ואיכות שירותי בריאות, רוקוויל
- Ricci, Judith A. et al. כאבי גב החמרה ואובדן עלויות זמן פרודוקטיביות אצל עובדים בארצות הברית. עמוד שדרה, כרך 31, מס'. 26, 2006, עמ' 3052-3060. Ovid Technologies (Wolters Kluwer Health), doi:10.1097/01.brs.0000249521.61813.aa.
- Fardon, DF, et al., מינוח הדיסק המותני: גרסה 2.0: המלצות של כוחות המשימה המשולבים של אגודת עמוד השדרה של צפון אמריקה, האגודה האמריקאית לרדיולוגיה של עמוד השדרה והאגודה האמריקאית לנוירורדיולוגיה. Spine J, 2014. 14(11): עמ'. 2525-45.
- Costello RF, Beall DP. מינוח ומינוח דיווח סטנדרטי של פריצת דיסק בין חולייתי. Magn Reson Imaging Clin N Am. 2007;15 (2): 167-74, v-vi.
- Roberts, S. דיסק מורפולוגיה בבריאות ומחלות. Biochemical Society Transactions, vol 30, no. 5, 2002, עמ' A112.4-A112. Portland Press Ltd., doi:10.1042/bst030a112c.
- ג'ונסון, WEB וס. רוברטס. מורפולוגיה של תאי דיסק בין-חולייתי אנושי והרכב ציטו-שלד: מחקר ראשוני של וריאציות אזוריות בבריאות ובמחלות. Journal Of Anatomy, כרך 203, מס'. 6, 2003, עמ' 605-612. Wiley-Blackwell, doi:10.1046/j.1469-7580.2003.00249.x.
- Gruenhagen, Thijs. אספקת חומרים מזינים ומטבוליזם של דיסק בין חולייתי. The Journal Of Bone And Joint Surgery (אמריקאי), כרך 88, מס'. suppl_2, 2006, p. 30. Ovid Technologies (Wolters Kluwer Health), doi:10.2106/jbjs.e.01290.
- Mercer, SR, ו-GA Jull. מורפולוגיה של הדיסק הבין חולייתי הצווארי: השלכות על מודל מקנזיס של תסמונת שיבוש הדיסק. Manual Therapy, כרך 1, מס'. 2, 1996, עמ' 76-81. Elsevier BV, doi:10.1054/math.1996.0253.
- KOELLER, W et al. מאפיינים ביו-מכאניים של דיסקים בין-חולייתיים אנושיים נתונים לדחיסה דינמית צירית. עמוד שדרה, כרך 9, מס'. 7, 1984, עמ' 725-733. Ovid Technologies (Wolters Kluwer Health), doi:10.1097/00007632-198410000-00013.
- ליברמן, Isador H. Disc Bulge Bubble: Spine Economics 101. The Spine Journal, vol 4, no. 6, 2004, עמ' 609-613. Elsevier BV, doi:10.1016/j.spinee.2004.09.001.
- לאפלאין, אנו ק ואח'. מחלת דיסק בין חולייתי בתחש שנבדקה ברנטגן להסתיידויות של דיסק בין חולייתי. Acta Veterinaria Scandinavica, כרך 56, מס'. 1, 2014, Springer Nature, doi:10.1186/s13028-014-0089-4.
- Moazzaz, Payam et al. 80. MRI מיקום: כלי רב ערך בהערכת בליטת דיסק צווארי. The Spine Journal, כרך 7, מס'. 5, 2007, עמ'. 39S. Elsevier BV, doi:10.1016/j.spinee.2007.07.097.
- מחלת דיסק מותני: רקע, היסטוריה של ההליך, בעיה. Emedicine.Medscape.Com, 2017, emedicine.medscape.com/article/249113-overview.
- Vialle, Luis Roberto et al. פריצת דיסק מותני. Revista Brasileira de Ortopedia 45.1 (2010): 1722. PMC. אינטרנט. 1 באוקטובר 2017.
- Herniated Nucleus Pulposus: רקע, אנטומיה, פתופיזיולוגיה. emedicine.medscape.com/article/1263961-overview.
- Vialle, Luis Roberto et al. פריצת דיסק מותני. Revista Brasileira De Ortopedia (מהדורה אנגלית), כרך 45, מס'. 1, 2010, עמ' 17-22. Elsevier BV, doi:10.1016/s2255-4971(15)30211-1.
- מולן, דניס ועוד. פתופיזיולוגיה של סיאטיקה הקשורה לדיסק. I. ראיות התומכות ברכיב כימי. Joint Bone Spine, כרך 73, מס'. 2, 2006, עמ' 151-158. Elsevier BV, doi:10.1016/j.jbspin.2005.03.003.
- Jacobs, Wilco CH et al. טכניקות כירורגיות לסכיאטיקה עקב פריצת דיסק, סקירה שיטתית. European Spine Journal, כרך 21, מס'. 11, 2012, עמ' 2232-2251. Springer Nature, doi:10.1007/s00586-012-2422-9.
- Rutkowski, B. Combined Practice Of Electrical Stimulation For Lumbar Disc Intervertebral Herniation.Pain, vol 11, 1981, p. S226. Ovid Technologies (Wolters Kluwer Health), doi:10.1016/0304-3959(81)90487-5.
- ובר, הנריק. עמוד השדרה עדכון ההיסטוריה הטבעית של פריצת דיסק והשפעת ההתערבות. שדרה, כרך 19, מס'. 19, 1994, עמ' 2234-2238. Ovid Technologies (Wolters Kluwer Health), doi:10.1097/00007632-199410000-00022.
- הדמיית פריצת דיסק: סקירה כללית, רדיוגרפיה, טומוגרפיה ממוחשבת.Emedicine.Medscape.Com, 2017,
- Carvalho, Lilian Braighi et al. הרניה דה דיסקו לומבאר: טראטמנטו. Acta Fisitrica, כרך 20, מס'. 2, 2013, עמ' 75-82. GN1 Genesis Network, doi:10.5935/0104-7795.20130013.
- קר, דנה ועוד. מהם המנבאים ארוכי הטווח של תוצאות פריצת דיסק מותני? מחקר אקראי ותצפיתני. Clinical Orthopetics And Related Research, vol 473, no. 6, 2014, עמ' 1920-1930. Springer Nature, doi:10.1007/s11999-014-3803-7.
- קנה, אקסבייר, ואפשין גאנגי. טיפול מלעור בפריצת דיסק בין חולייתית. סמינרים ברדיולוגיה התערבותית, כרך 27, מס'. 02, 2010, עמ' 148-159. Thieme Publishing Group, doi:10.1055/s-0030-1253513.
- הרו, הירוטאקה. מחקר תרגומי של פריצות דיסק: מצב נוכחי של אבחון וטיפול. Journal Of Orthopedic Science, vol 19, no. 4, 2014, עמ' 515-520. Elsevier BV, doi:10.1007/s00776-014-0571-x.
המידע כאן בנושא "סקירה כללית על בליטת דיסק והפרישה של כירופרקטיקה" אינו מיועד להחליף מערכת יחסים אחד על אחד עם איש מקצוע מוסמך בתחום הבריאות או רופא מורשה ואינו ייעוץ רפואי. אנו ממליצים לך לקבל החלטות בתחום הבריאות על סמך המחקר והשותפות שלך עם איש מקצוע מוסמך.
היקף המידע שלנו מוגבל לכירופרקטיקה, שרירים ושלד, תרופות פיזיות, בריאות, אטיולוגי תורם הפרעות ויסרוסומטיות במצגות קליניות, דינמיקה קלינית של רפלקס סומטויסצרלי, תסביכי תת-לוקסציה, בעיות בריאותיות רגישות ו/או מאמרים, נושאים ודיונים ברפואה תפקודית.
אנו מספקים ומציגים שיתוף פעולה קליני עם מומחים מדיסציפלינות שונות. כל מומחה נשלט על ידי היקף העיסוק המקצועי שלו וסמכות הרישיון שלו. אנו משתמשים בפרוטוקולים פונקציונליים של בריאות ובריאות כדי לטפל ולתמוך בטיפול בפציעות או הפרעות של מערכת השרירים והשלד.
הסרטונים, הפוסטים, הנושאים, הנושאים והתובנות שלנו מכסים עניינים קליניים, נושאים ונושאים הקשורים ותומכים במישרין או בעקיפין בהיקף העיסוק הקליני שלנו.*
משרדנו ניסה באופן סביר לספק ציטוטים תומכים וזיהה את המחקר או המחקרים הרלוונטיים התומכים בפוסטים שלנו. אנו מספקים עותקים של מחקרי מחקר תומכים הזמינים למועצות הרגולטוריות ולציבור על פי בקשה.
אנו מבינים כי אנו מכסים עניינים הדורשים הסבר נוסף כיצד זה עשוי לסייע בתכנית טיפול מסוימת או בפרוטוקול טיפולי; לכן, כדי לדון בהמשך בנושא לעיל, אנא אל תהסס לשאול ד"ר אלכס חימנז, די.סי, או צור איתנו קשר בכתובת 915-850-0900.
אנחנו כאן כדי לעזור לך ולמשפחתך.
ברכות
ד"ר אלכס חימנז זֶרֶם יָשָׁר, MSACP, RN*, CCST, IFMCP*, CIFM*, ATN*
דוא"ל: coach@elpasofunctionalmedicine.com
מורשה כדוקטור לכירופרקטיקה (DC) ב טקסס & ניו מקסיקו*
מס' רישיון טקסס DC TX5807, ניו מקסיקו DC # רישיון NM-DC2182
מורשה כאחות מוסמכת (RN*) in פלורידה
פלורידה רישיון RN רישיון # RN9617241 (מס' שליטה 3558029)
סטטוס קומפקטי: רישיון רב מדינות: מורשה להתאמן ב 40 מדינות*
ד"ר אלכס חימנז DC, MSACP, RN* CIFM*, IFMCP*, ATN*, CCST
כרטיס הביקור הדיגיטלי שלי